Смертоносный кусь
08 октября 2018
Смертоносный кусь
- 17005
- 5
- 6
Даже домашние животные могут быть переносчиками бешенства
-
Автор
-
Редакторы
Статья на конкурс «био/мол/текст»: Бешенство — от слова «бес», и хоть это заболевание никакого отношения к чему-то сверхъестественному не имеет, со стороны больной выглядит в лучших традициях фильмов ужасов. Что вызывает столь характерные симптомы? Почему стоит избегать общения с дикими животными? И самое главное: как не пополнить ряды безнадежно больных?
Конкурс «био/мол/текст»-2018
Эта работа опубликована в номинации «Свободная тема» конкурса «био/мол/текст»-2018.

Генеральный спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.

Спонсором приза зрительских симпатий выступил медико-генетический центр Genotek.

«Книжный» спонсор конкурса — «Альпина нон-фикшн»
Стоит начать с истории
От глиняных табличек до современности
Первые упоминания о болезни от укуса собак, весьма напоминающей бешенство, встречаются на клинописных глиняных табличках Древней Месопотамии в третьем тысячелетии до н.э. [1].
Древнегреческий философ Демокрит описал бешенство собак в V веке до н.э., то же сделал и Аристотель, однако он считал, что человек бешенством не болеет. Корнелий Цельс, древнеримский ученый, в I веке н.э. все же заметил аналогичное заболевание у людей и назвал его водобоязнью [2].
Начиная с XIII века у нас появляются сведения о крупных эпизоотиях бешенства на территории Европы. Вероятно, они вспыхивали и на других континентах, так как это заболевание в современном мире распространено практически повсеместно.
Эпизоотия — эпидемия среди животных.
И если вы думаете, что это все было давно, и сейчас вирус не представляет никакой опасности, вы крупно ошибаетесь: согласно данным ВОЗ 2007 года, он ежегодно уносил жизни 55 тысяч человек по всему миру [3]. Это около 151 смерти в день! Такой постоянно высокий показатель говорит о человеческой уязвимости, эпизоотии вспыхивают каждый год, что ставит под опасность жизнь каждого человека. На данный момент случаи заражения бешенством носят регулярный характер в более чем 150 странах мира, в том числе и в России [4] (рис. 1 и 2).
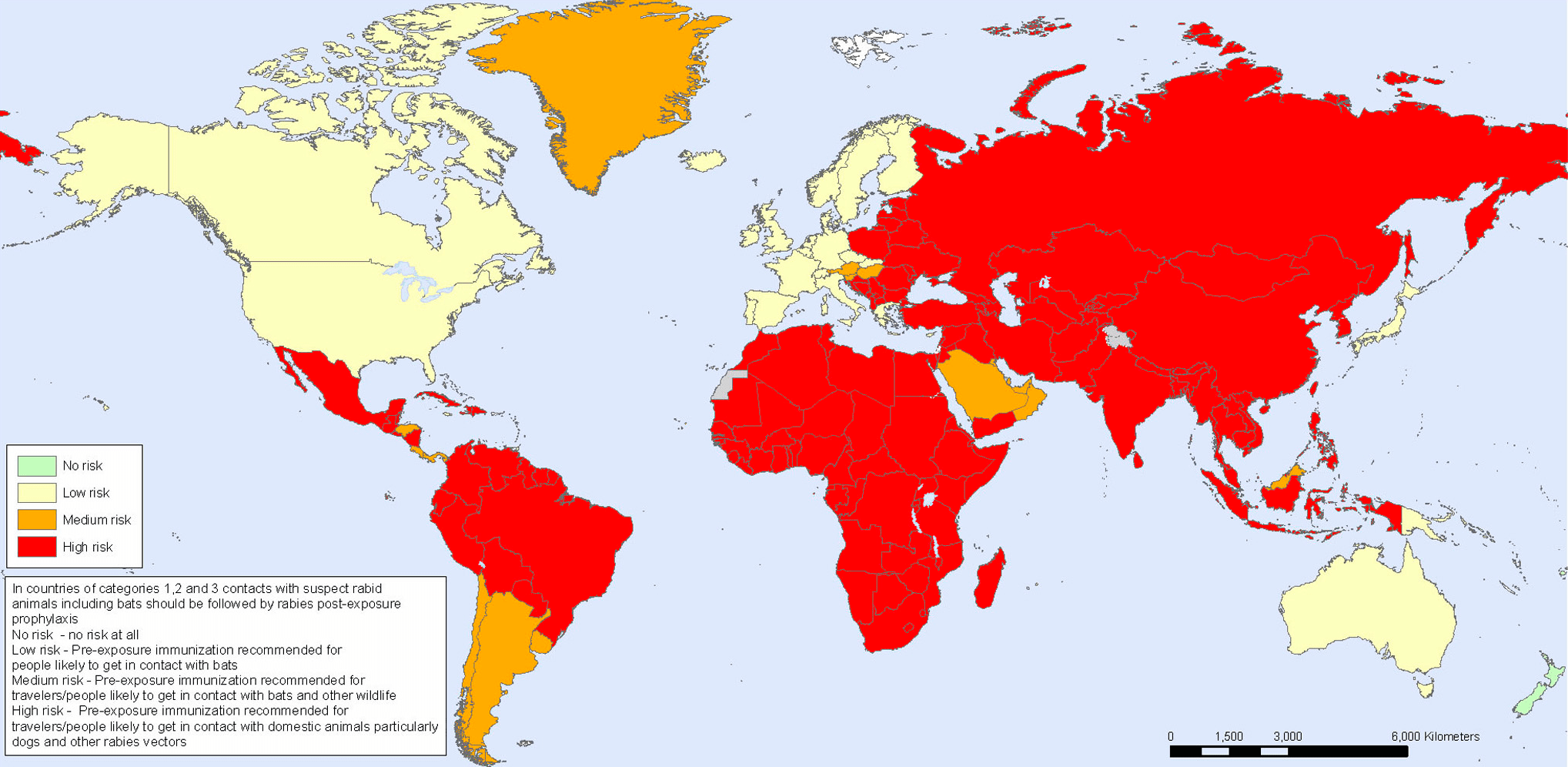
Рисунок 1. Оценка риска заражения бешенством в мире
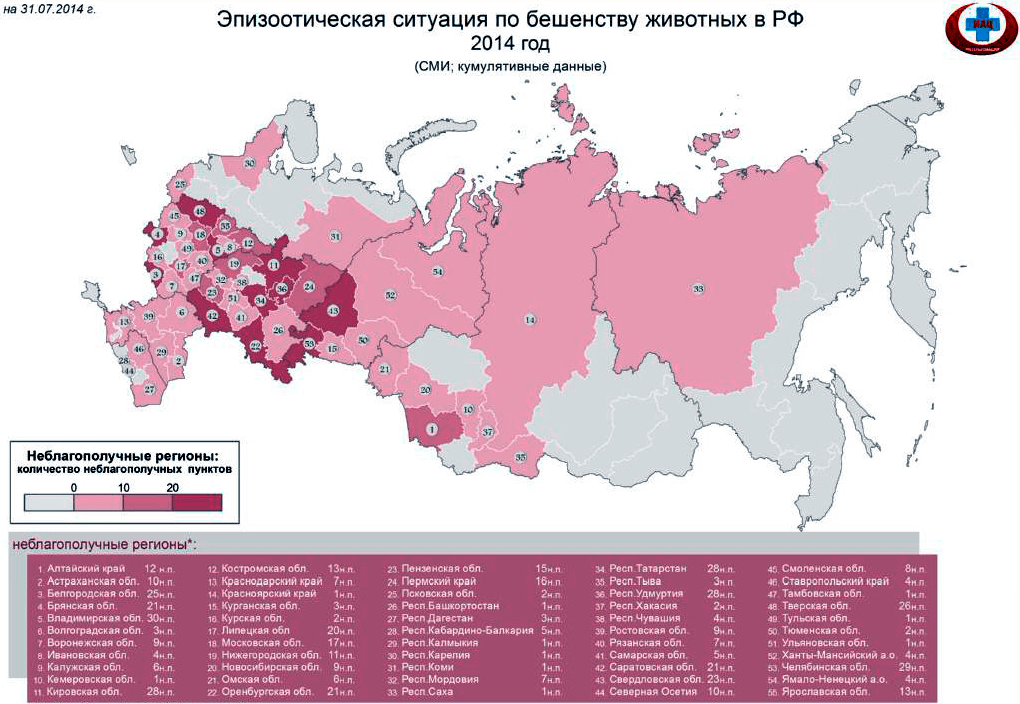
Рисунок 2. Неблагополучные по бешенству регионы России, данные 2014 года подпись
Давайте знакомиться, Neuroiyctes rabid
Что ты такое?
Бешенство (rabies, hydrofobia) — особо опасная вирусная инфекция теплокровных животных, в том числе и человека, она выбирает самое «вкусное» — центральную нервную систему (ЦНС). При отсутствии своевременного лечения это заболевание приводит к летальному исходу.
Вирус бешенства входит в отдельное семейство РНК-содержащих вирусов — Rhabdoviridae. Интересно, что такое название оно получило от греческого корня rabdos — «палочка» (рис. 3), так как все рабдовирусы имеют пулевидную или палочковидную форму [5].
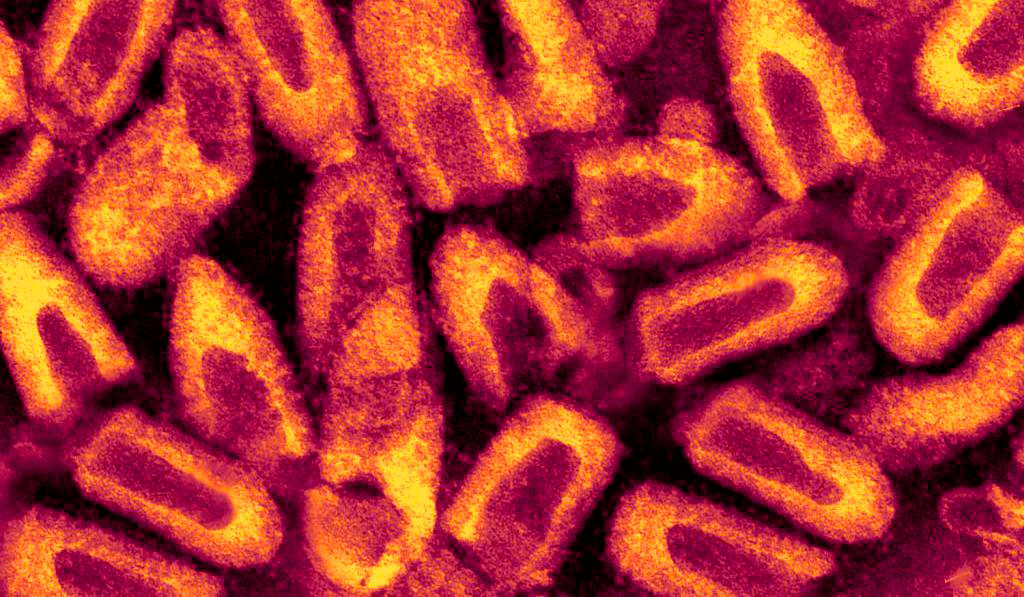
Рисунок 3. Маленькие «пули» опасного вируса бешенства видны нам с помощью сканирующего микроскопа
Смертоносная пуля длиной 180 нм и шириной 75–80 нм [6] имеет двухслойную липидную оболочку, которая довольно сильно по строению напоминает привычную нам мембрану клеток. На своей поверхности вирион имеет шипы длиной 10 нм и шириной 3 нм. Упорядоченное расположение шипов на мембране обеспечивает особый гликопротеид, далее мы будет к нему возвращаться еще несколько раз, запомните его, товарищи.
Вирион — полноценная вирусная частица, находящаяся вне клетки-хозяина.
Под прочной оболочкой внутри вируса залегает одна молекула РНК, свернутая в спираль, она мало похожа на привычные нам РНК клеток и вообще не способна к инфицированию. Но она имеет важное значение для жизни хитрого вируса, поскольку несет в себе минус-цепь РНК или, как её еще называют, рибонуклеопротеид (РНП), который послужит матрицей для синтеза вирусной РНК (вРНК) по правилу комплементарности, как только попадет в клетку-хозяина.
«Сердце» вируса, его генетическая информация
РНК вируса бешенства довольно небольшая и содержит всего 5 генов, кодирующих необходимые белки. Чтобы лучше понимать, что необходимо Neuroiyctes rabid для существования, нам вместе с тобой, уважаемый читатель, стоит лучше разобраться в этом вопросе.
Итак, мы знаем, что у цепи РНК есть два конца: 5′ (место присоединения остатка фосфорной кислоты) и 3′ (место присоединения рибозы).
Начиная с 3′ гены вируса бешенства расположены так:
- Ген нуклеокапсидного белка N, окружающего цепь РНК.
- Ген белка NSV — одного из компонентов вирусной транскриптазы, входящего в состав капсида.
- Ген, кодирующий матриксный белок M, выстилающий липидную мембрану с внутренней стороны.
- Ген белка G — внешнего гликопротеида вирусного суперкапсида (оболочки, покрывающей капсид с внешней стороны и содержащей шипы), который отвечает за адсорбцию и внедрение вируса в клетку, обладает антигенными и иммуногенными свойствами (антитела именно к этому гликопротеиду нейтрализуют вирус бешенства).
- Ген белка L — высокомолекулярного компонента вирусной транскриптазы [5] (рис.4).
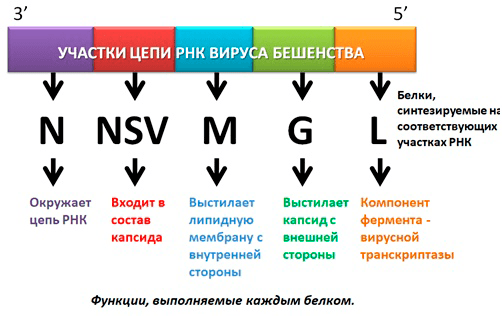
Рисунок 4. Схематичное изображение РНК вируса бешенства, белки, синтезируемые на определенных участках, и их функции
рисунок автора статьи
Когда все необходимые белки синтезируются в клетке-хозяине, то белки G и M будут располагаться с двух сторон от оболочки вируса, а N, NSV и L прилегать к минус-цепи РНК (рис. 5).
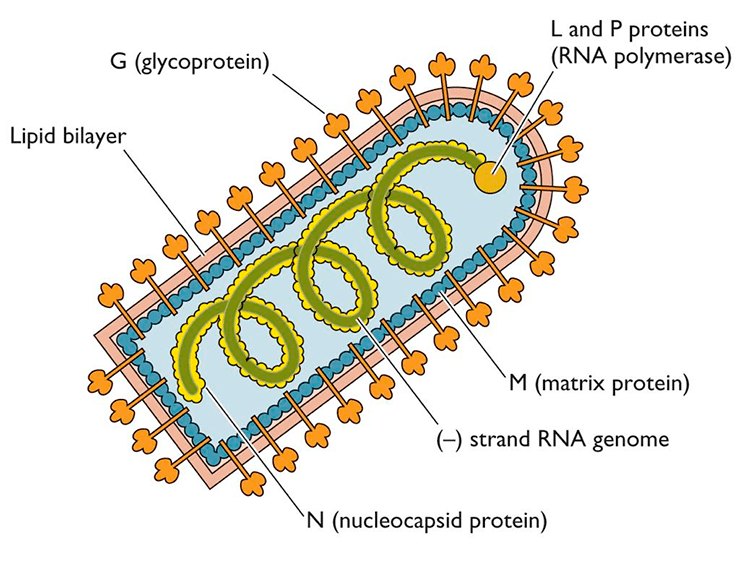
Рисунок 5. Схематичное строение вируса бешенства
Разные рабдовирусы обладают различной степенью устойчивости к неблагоприятным факторам внешней среды. Если говорить о вирусе бешенства, он очень слабенький: неустойчив к воздействию ультрафиолета, высушиванию, нагреванию. При 100 градусах Цельсия вирус может выдержать 2 минуты, а при 60 градусах Цельсия — 5 минут. Это очень мало [7]. Для сравнения: для инактивации возбудителя сибирской язвы необходимо применять автоклавирование при температуре выше 110 градусов Цельсия в течение 40 минут. Вирус бешенства к тому же неустойчив к жирорастворителям, трипсину, а также растворам лизола, хлорамина и фенола [5]. Это значит, что при воздействии на него данных факторов, его защитная оболочка разрушается, а генетическая информация под воздействием ферментов «рассыпается» на нуклеотиды.
Вы правда думаете, что вирус бешенства один?
На самом деле различают несколько диких и один культивированный штаммы вируса бешенства. Первые циркулируют в природе, имеют длительный инкубационный период, чаще образуют специфические тельца, локализуются в нервных клетках, слюнных железах и роговице глаза. К ним относят [7]:
- вирус классического бешенства — RABV;
- вирус рукокрылых Лагос — LBV;
- вирус Дювенхейдж — DUVV;
- лиссавирусы европейских рукокрылых EBLV-1 и EBLV-2;
- лиссавирус австралийских рукокрылых — ABLV;
- вирус Мокола — MOKV.
Культивированный (фиксированный) вирус впервые выделил Луи Пастер в 1885 году путем длительного заражения лабораторных кроликов дикой формой вируса, которая мутировала и приобрела определенные, выгодные для нас, качества. Например, она опасна только для лабораторных животных, на которых ее выводили, имеет очень короткий инкубационный период, не образует специфических телец и поражает только ЦНС. Организм человека она не убивает, но заставляет иммунную систему вырабатывать антитела, которые могут защитить и от других, более опасных, штаммов вируса бешенства. Стоит ли говорить, что люди с радостью стали использовать взвесь мозга больных животных в качестве вакцины и успешно практиковали такой метод до сравнительно недавнего времени [5].
Как у вируса появляются дети?
Чтобы создать подобные себе копии, вирусу бешенства, как и любому другому клеточному паразиту, для начала нужно попасть в организм хозяина и найти интересующую его клетку. Мы уже знаем, что излюбленным местом для его размножения является нервная ткань, в особенности — ЦНС. После попадания с зараженной слюной в ткани, шипастый негодяй проводит в мышечной ткани нового хозяина до нескольких дней, затем адсорбируется на нервные окончания с помощью уже известного гликопротеида G и проникает в нервную клетку путем эндоцитоза (рис. 6).
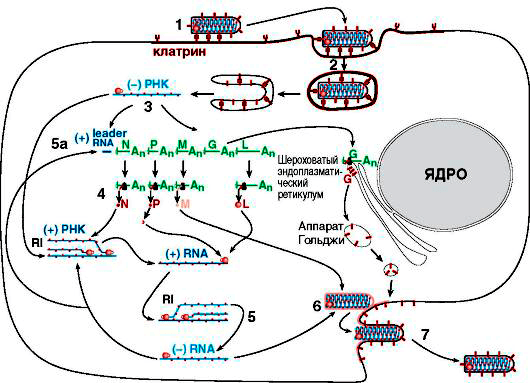
Рисунок 6. Схематичное изображение жизненного цикла вируса бешенства. RNA = РНК.
Дальнейшая скорость протекания жизненного цикла вируса зависит от места попадания в организм: чем дальше от ЦНС, тем дольше вирус будет распространяться по аксонам, ведь скорость его передвижения составляет примерно 3 мм/ч.
Проникнув в клетку, вирус бешенства сливается с мембраной лизосомы, и его внутреннее содержимое высвобождается. Затем в ход идет вирионная транскриптаза, которая обусловливает считывание информации с минус-РНК, и синтез на ней, как на матрице, вРНК. Далее все идет по стандартной схеме биосинтеза белка: к кодонам вРНК по правилу комплементарности пристраиваются антикодоны тРНК, последние перемещаются к рибосомам, где в дальнейшем синтезируются вирусспецифические белки, с которыми мы уже знакомы. вРНК связывается с N, L и NSV в нуклеокапсид, который подходит к назначенному месту, где уже в плазмалемму (клеточную мембрану) клетки-хозяина успешно встроились M и G. Затем генетическая информация и прилежащие белки обволакиваются мембраной, и путем эндоцитоза в области дендритов (отростков нервных клеток) выходят новые вирионы.
Вирус бешенства, по сравнению со многими другими рабдовирусами, довольно медленно «размножается» в клетках хозяина, этот процесс может занимать несколько суток. Для примера, вирусу везикулярного стоматита для этих целей требуется несколько часов. Предполагается, что скорость размножения различных вирусов зависит от уровня активности вирионной транскриптазы [8].
Кроме того, вирус бешенства может блокировать биосинтез нормальных белков клетки [5] и повышать экспрессию и выделение цитокинов (клеточных медиаторов) в близлежащих, незараженных клетках, что, вероятно, способствует развитию энцефалита [9].
Когда меры предосторожности не сработали
«Хьюстон, у нас проблемы!»
Я искренне надеюсь, что вам никогда в жизни не понадобится несколько следующих абзацев, но с моей стороны было бы преступно упустить это.
Итак, если вас все же покусал или облизал зверь (рис. 6), лучше не надеяться на лучшее, а экстренно применять необходимые меры. Для начала хорошенько промойте место укуса водой с мылом, а затем прижгите спиртовым раствором йода. Если вы вдруг врач-эпидемиолог, спешащий на работу, или обычный смертный, в руках у которого почему-то есть антирабический иммуноглобулин, то это как раз то время, когда стоит его применить по назначению. Сходить к врачу все равно придется, но шансы на выживание у вас резко возрастут.
Если вы хотите, чтобы больше никто не пострадал (а я уверена, что хотите), то вызовите бравую бригаду СББЖ (станции по борьбе с болезнями животных), они усыпят животное и доставят его в лабораторию целиком или только голову, иногда могут достать головной мозг и законсервировать его 50-процентным глицерином, если поездка обещает быть достаточно долгой. Трупный материал упаковывают в плотный полиэтиленовый мешок, а мозг в банку с пробкой, которую к тому же заливают парафином, а потом все это дополнительно помещают в водонепроницаемую тару, чтобы полностью себя обезопасить.
На СББЖ материал с подозрением на бешенство без очереди и всякого промедления исследуют смелые ветеринары, ведь в данном случае речь может идти о сохранении жизни укушенного человека. Работая с, вероятно, зараженным мозгом, надевают две пары перчаток, защитные очки на глаза и шесть марлевых повязок, прикрывающих нос и рот, все манипуляции проводят в стерильных условиях [10]. Представляете, как все серьезно?
Сколько времени в запасе?
Скорость течения болезни может сильно варьировать: инкубационный период длится от 10 до 90 дней и более, но обычно около месяца. Быстрее всего он проходит при попадании вируса в области лица и головы, причем для этого не обязательно, чтобы вас за щечки покусала собака с пеной у рта, ведь проникновение вируса в организм возможно не только через повреждение кожных покровов, но и через слизистые оболочки.
Как только вирус попал в рану или на слизистую, он не спешит оттуда уходить и только через 1–4 дня проникает в нервную ткань. Конечно, ему не терпится скорее попасть в ЦНС и вызвать смертельный энцефалит, но ведь тело хозяина имеет еще парочку пригодных мест, интересующих вирус бешенства, а именно: слюнные железы и роговица глаза. Проникновение в первые из перечисленных имеет принципиальное значение для передачи вируса новым хозяевам.
Не придал значения и умер
В развитии заболевания выделяют три стадии: начальную (она идет сразу после инкубационного периода), возбуждения и параличей [11], [12]. В любом случае, не советую вам ждать ни одну из них. Когда появятся симптомы, будет уже слишком поздно, ведь излечение возможно только во время инкубационного периода. Впрочем, существует гипотеза, согласно которой бешенство можно вылечить путем ингибирования пептидов вируса непосредственно в зараженном организме [13], так что, вероятно, через несколько лет данная проблема будет решена, но пока что будем читать и бояться.
1. Начальная стадия.
Появляются беспокойство и страх, тошнота, головокружение, зуд и покраснение в области укуса. Длится от 1 до 3 дней.
2. Стадия возбуждения.
Возбуждение, судороги гортани и глотки, водобоязнь, агрессивность, галлюцинации. Именно в этот период появляются наиболее привычные симптомы бешенства. Из-за невозможности глотать слюну, она взбивается в пену и валит изо рта. Есть даже предположение, что водобоязнь провоцирует животное разбрасывать слюну, так как даже вид жидкости вызывает болезненные спазмы глотки. Домашние животные, которые обычно не отходят от дома дальше, чем на один километр, беспокойно бегают, превращаются в бродяг и стремятся напасть на все, что движется (или даже не движется), что, конечно, способствует распространению заболевания. Дикие животные теряют страх перед человеческими поселениями и выходят из леса, чаще всего, кусая домашних животных, реже — человека. Иногда может наблюдаться, наоборот, излишняя ласковость зараженных животных, их стремление поскорее облизать вас, что на самом деле еще более опасно, так как вызывает меньше подозрений.
Также существует исследование, которое дает нам объяснение подобных изменений в поведении. Дело в том, что гликопротеид G, содержащийся на поверхности вируса бешенства, умеет «выключать» никотиновые ацетилхолиновые рецепторы, находящиеся в центральной нервной системе. Ацетилхолин в норме передает сигнал от мозга к мышцам, заставляя их расслабляться. Из-за того, что при бешенстве он перестает восприниматься специальными рецепторами, уровень двигательной активности зараженных организмов повышается [13].
3. Стадия параличей.
Через 5–7 дней после начала появления симптомов смерть наступает от паралича дыхательной или сердечной мускулатуры, так как нервная система перестает посылать им сигналы о необходимых сокращениях.
Когда очень хочется жить. Лечение
Так как бешенство особо опасное заболевание, его лечение представляет собой скорее попытку вызвать искусственный активный иммунитет у предполагаемых больных. Удивительно, что пастеровские методы вакцинации применялись вплоть до XX века, а в сознании граждан навсегда закрепилась фраза «не гладь кошечку, а то будут ставить 40 уколов в живот». Такое количество инъекций обусловлено использованием взвеси мозга зараженных овец, так называемой вакцины Ферми.
Современные же вакцины имеют ряд неоспоримых преимуществ [14]:
- Их выращивают не в живых существах, а в культурах клеток эмбрионов птиц, что делает процесс создания вакцины более контролируемым и гуманным.
- Они более безопасны, так как почти не вызывают побочных эффектов.
- Они экономичнее. Объем для успешной вакцинации нужен меньший, а хранить такие вакцины можно дольше.
Сплошные плюсы! Более того, в настоящее время используют препарат, состоящий не из цельных вирусных частиц, а из гликопротеина вируса бешенства (того самого G), который обладает высокой иммуногенностью. В этом случае количество необходимых инъекций снижается до шести, а в некоторых случаях даже до трех. Активный иммунитет к бешенству достигается последовательностью инъекций ослабленного вируса и может не снижаться от одного года до трех лет [3].
Если вирус попал в область головы и шеи, то, как я уже говорила, он развивается очень быстро, поэтому людям вводят готовый специфический иммуноглобулин, который создает пассивный иммунитет, что несколько продлевает инкубационный период и несколько отдаляет момент гибели зараженного. Антирабический иммуноглобулин получают из 10-процентной сыворотки крови зараженных бешенством лошадей [15].
Просто о сложном. Лабораторная диагностика
А что если не бешенство?
Конечно, у каждого укушенного и облизанного возникают мысли: «Этот котик был точно привит, никакого бешенства и быть не может». Так что я хочу рассказать о том, как ставят диагноз и почему в нем не надо сомневаться.
В лаборатории СББЖ проводится четырехступенчатый анализ материалов, которые были добыты от того животного, которое на вас напало. Принято придерживаться данной последовательности методов лабораторной диагностики:
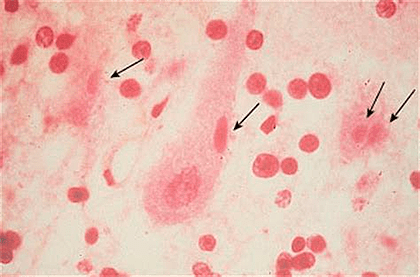
1. Гистологический метод для обнаружения телец Бабеша—Негри.
В зараженных клетках можно обнаружить специфические включения, так называемые тельца Бабеша—Негри, которые могут быть размером до 25 мкм, а значит, они хорошо видны в световой микроскоп. Их точная функция до сих пор не ясна.
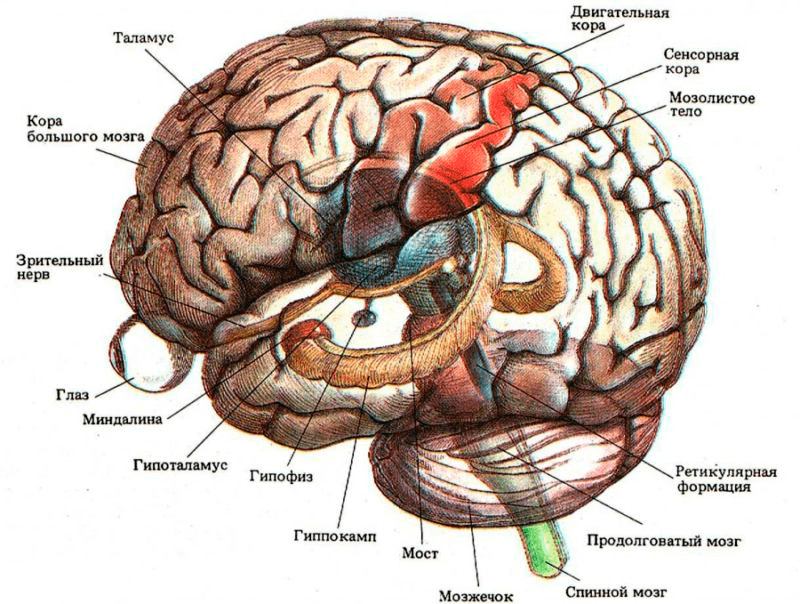
Из головного мозга животного с левой и правой сторон берут материал на гистологические срезы или мазки. Вирус бешенства локализуется в определенных частях головного мозга, таких как Аммонов рог (гиппокамп), мозжечок, кора полушарий и продолговатый мозг (рис. 7). Суммарно получается восемь гистопрепаратов. Мазки или срезы подвергаются окраске по Селлерсу (тельца получаются розово-красного цвета (рис. 8)) или Муромцеву (окраска телец фиолетовая с темно-синими включениями (рис. 9)).
Обнаружение телец Бабеша—Негри является бесспорным доказательством заражения животного бешенством, однако у некоторых здоровых животных, например, кошек или собак, умерших в результате укуса ядовитой змеи или электрического тока, в головном мозге могут присутствовать включения, похожие на искомые тельца. Кроме того, тельца Бабеша—Негри обнаруживаются у больных животных только в 65–85%. Так что, если их нет, материал обязательно проверяют в дополнительных тестах.
2. Реакция иммунофлюоресценции (РИФ).
Незаменимый и очень точный метод (в 99% случаев результаты совпадают с результатами биопробы). Для него используют те же мазки или срезы, что и для гистологии.
Этот и следующий методы основаны на том, что антитело всегда находит свой антиген. Так как мы знаем антитела (иммуноглобулины) против вируса бешенства, то можем использовать их для обнаружения его антигенов.
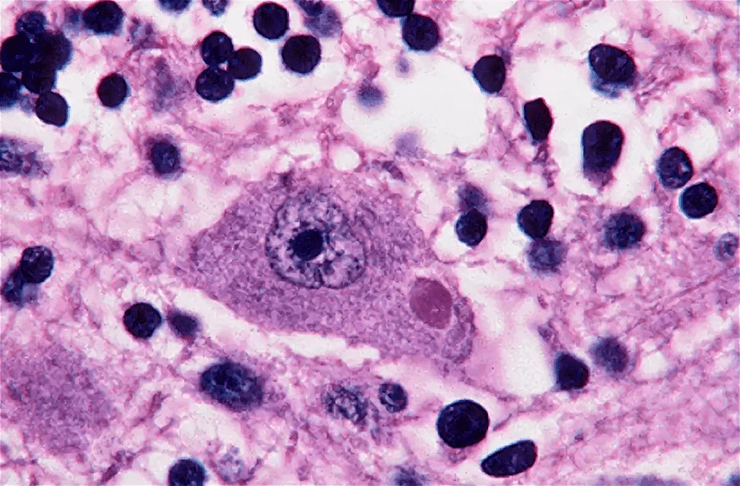
Антирабический флюоресцирующий иммуноглобулин вводят в пробу, фиксируют препарат ацетоном, охлажденным до 10 градусов Цельсия, не менее четырех часов. Затем через люминесцентный микроскоп оценивают интенсивность свечения комплекса антиген—антитело, который выглядит как зеленые или желто-зеленые гранулы и часто находится вне клеток (рис. 10) [16].
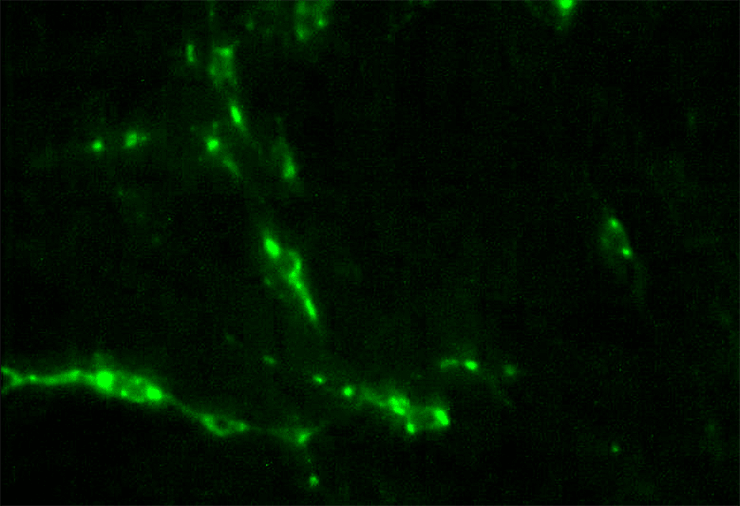
Рисунок 10. РИФ-положительная окраска FITC-меченными моноклональными антителами, увеличение 100×
Данный метод дает возможность исследовать не только мозг, но и другие органы животного, а именно роговицу и слюнные железы, что может помочь при постановке диагноза.
3. Реакция диффузной преципитации в геле (РДП).
Этот метод применяют при работе с неконсервированным материалом. Он основан на диффузии антигенов и антител в 1–1,5-процентном агарозном геле. В этом геле специально создаются лунки, куда помещают измельченные части мозга, подверженные заражению, и специфические иммуноглобулины. При наличии 1–3 линий преципитации (соединения) между лунками с антигеном и иммуноглобулином тест считается положительным, а животное больным бешенством с вероятностью 45–70%.
4. Биопроба.
Даже если телец Бабеша–Негри не найдено, а РИФ и РДП показали отрицательный результат, все еще нельзя точно сказать, что животное не больно. На помощь приходит метод биопробы, так как он считается наиболее эффективным.
Итак, лабораторным животным (чаще мышам-сосункам или сирийским хомякам) прямо в мозг вводят ткань предполагаемого зараженного животного. И хоть результатов нужно ждать не менее четырех дней, метод поражает своей простотой и эффективностью: появились симптомы — материал был получен от больного животного, нет — скорее всего, оно было здорово.
Но есть два «но», которые носят названия «лисицы» и «скунсы». В мозге особей этих видов, павших от бешенства, обнаружено вещество, которое ингибирует инфекционность вируса. Биопроба с таким материалом будет отрицательна вне зависимости от того, заражено животное или нет.
Есть и другие лабораторные методы выявления бешенства, но они либо трудновыполнимы, либо еще не вошли в постоянное использование из-за низкой эффективности [10], [17].
Профилактика бешенства вчера и сегодня
Вы что, хотите убивать лисичек?
Итак, бешенство — опасно, оно может убить небольшой город и это во времена, когда уже существует доступная и действенная вакцина. Что мы делаем не так?
Для начала нужно понять, как избежать распространения вируса. Самое основное — ликвидация городских и диких очагов. По данным ВОЗ, 99% заражений бешенством происходит именно от укусов домашних или уличных городских животных. Многие страны проводят успешные иммунизацию и учет бродячих животных, что блокирует передачу вируса. В России же наблюдается повсеместное увеличение их числа, из-за чего 420–470 тыс. человек обращается с укусами в поликлиники ежегодно [18]!
Однако не стоит забывать, что дикие бешеные животные теряют осторожность и подходят вплотную к поселениям, а значит, тоже представляют опасность для человека. В нашем регионе основным переносчиком являются лисицы [19].
Наверняка вы помните о таком явлении, как популяционные волны — колебания численности живых организмов. Так вот, чем выше численность популяции диких животных, тем больше вероятность вспышек бешенства среди них, а отстрел дает лишь временный и весьма сомнительный результат. Что делать? Ряд стран уже применяет методику скармливании оральных антирабических вакцин диким животным. Успешные опыты проводят в США с 1976 года [20]. Достаточно раз в год размещать приманку с вакциной в местах обитания диких зверей, чтобы они её съели и не болели бешенством. И лисы живы, и люди целы. Однако такую программу лучше не начинать, если она планируется на срок менее чем шесть лет, не будет крупномасштабной или спланированной [21].
Также не стоит забывать и о сельскохозяйственных животных — они зачастую становятся жертвами бешенных некрупных плотоядных, таких как кошки, летучие мыши и многие другие. Вспышки бешенства на агропромышленных предприятиях очень тяжело остановить, так что профилактика бешенства должна носить регулярный, а не экстренный характер [22].
Кроме того, существуют рекомендации по доконтактной вакцинации людей, проживающих в местах с частыми эпизоотиями бешенства [3].
О будущем
В наше время идет настоящая борьба за то, чтобы бешенство стало отголоском прошлого и больше не несло за собой столько потерь. ВОЗ, Всемирная организация здравоохранения животных (МБЭ), Продовольственная и сельскохозяйственная организация ООН (ФАО) и Глобальный альянс по борьбе против бешенства (ГАББ) учредили партнерство «Объединенные против бешенства» (United against rabies), целью которого является полностью устранить случаи заражения этим заболеванием к 2030 году. United against rabies выдвигает два основных направления работы: информирование населения, регулярная и доступная вакцинация людей и животных [4]. Вероятно, даже мы с вами застанем момент, когда бешенство будет полностью искоренено.
Изложение личных надежд
Не так давно человечество отошло от пастеровских методов вакцинации против бешенства. Мы стремимся на Марс, но не можем спастись от чего-то столь небольшого, как вирусы, а пули длиной 180 нм уносят больше жизней, чем боевые снаряды... Иронично, не правда ли? Однако я всей душой верю, что даже просвещение аудитории посредством сведения ключевых моментов в небольшую статью, может сыграть решающую роль в спасении чьей-то жизни. Надеюсь, в скором времени положение людей в борьбе с вирусами на арене жизни изменится в нашу пользу, а пока что ждем, надеемся и не трогаем диких животных.
Литература
- Петрова Н.П. Медицина эпохи древнего мира. Гомель: ГГМУ, 2009;
- Нуратинов Р.А. (2011). Краткая характеристика нозоареала бешенства. Юг России: экология, развитие. 4, 176–180;
- Еженедельный эпидемиологический бюллетень. (2007). Сайт ВОЗ;
- Бешенство. (2018). Сайт ВОЗ;
- Коротяев А.И. и Бабичев С.А. Медицинская микробиология, иммунология и вирусология. СПб: «СпецЛит», 2010. — 760 с.;
- Барышников П.И. Ветеринарная вирусология: учебное пособие. Барнаул: Изд-во АГАУ, 2006. — 113 с.;
- Заволока А.А. и Заволока Ан.А. (2013). О бешенстве. VetPharma. 4, 24–31;
- Страйер Л. Биохимия (в 3-х томах, том № 3). М.: «Мир», 1985. — 400 с.;
- Gerard J Nuovo, Dulcelena L DeFaria, Juan G Chanona-Vilchi, Yilan Zhang. (2005). Molecular detection of rabies encephalitis and correlation with cytokine expression. Mod Pathol. 18, 62-67;
- Шевченко А.А., Шевченко Л.В., Черных О.Ю., Шевкопляс В.Н. Лабораторная диагностика инфекционных болезней животных. Краснодар: КубГАУ, 2009. — 584 с.;
- Иванов В.А., Хисматуллина Н.А, Чернов А.Н., Гулюкин А.М. Бешенство: этиология, эпизоотология, диагностика: учебно-методическое пособие в иллюстрациях. М.: «Колос», 2010. — 54 с.;
- WHO expert consultation on rabies: first report. (2004). Сайт ВОЗ;
- Karsten Hueffer, Shailesh Khatri, Shane Rideout, Michael B. Harris, Roger L. Papke, et. al.. (2017). Rabies virus modifies host behaviour through a snake-toxin like region of its glycoprotein that inhibits neurotransmitter receptors in the CNS. Sci Rep. 7;
- Буркова В.В., Высеканцев И.П., Лаврик А.А. (2014). Сохранность инфекционной активности промышленных штаммов вируса бешенства, хранившихся при различных температурах. Живые и биокосные системы. 9;
- Государственная фармакопея СССР. М.: «Медицина», 1968;
- Носик Н.Н. и Стаханова В.М. (2000). Лабораторная диагностика вирусных инфекций. Клиническая микробиология и антимикробная терапия. 2, 70–78;
- Назаров Н.А., Михайлина Н.М., Рыбаков С.С., Метлин А.Е., Чепуркин А.В., Молодкин А.В. и др. (2005). Разработка твердофазного непрямого сэндвич-варианта иммуноферментного анализа диагностики бешенства животных. Труды федерального центра охраны здоровья животных. 125–132;
- Мовсесянц А.А. (2011). Бешенство: особенности современной эпизоотической и эпидемиологической ситуации в России. Эпидемиология и вакцинопрофилактика. 5, 4–5;
- Макаров В.В., Джупина С.И., Ведерников В.А., Заводских А.В., Ромашкин С.Б., Афонин В.Н. (2002). Бешенство животных разных видов в современных условиях — эпизоотологический образец и клиническая характеристика. Ветеринарная патология. 1, 65–71;
- Франц И. и Крит А. Биологические методы борьбы с вредителями. М.: «Колос», 1984. — 352 с.;
- Метлин А.Е, Чернышова Е.В, Рыбаков С.С. (2009). Бешенство животных: эпизоотология, меры борьбы и перспективы. Ветеринария Кубани. 6, 2–4;
- Ведерников В.А., Балдина И.В., Шабейкин А.А., Гулюкин А.М., Харкевич А.А., Шабейкина М.В. (2005). Бешенство животных в Российской Федерации. Вакцинация. 1, 15–19.
Комментарии
Раньше здесь был блок с комментариями. Но потом сервис Disqus, на котором они работали и за который мы платили, перестал открываться из РФ.
Когда появится возможность, мы вернём комментарии уже на внутреннем движке, а чтобы это произошло быстрее —
Оставьте донат 💚