Дифтерия: смертельная хватка стального горла
27 июня 2024
Дифтерия: смертельная хватка стального горла
- 2000
- 1
- 4
Хроники кампаний по борьбе с дифтерией. Слева: детям делают инокуляции против дифтерии, 1944 год, США. Справа: британский плакат в поддержку вакцинации «Дифтерия смертельна, иммунизация — надежный щит вашего ребенка», 1960-е годы; постер «Вакцинация спасает жизни! А ваш ребенок защищен от дифтерии и оспы?» (США, создан между 1941 и 1945 годом).
-
Автор
-
Редакторы
-
Иллюстратор
Многие считают эту страшную болезнь чем-то далеким и неактуальным. Как и туберкулез, которому посвящена предыдущая статья из цикла «История одной эпидемии», она кажется лишь отголоском прошлого. Но, как бы неожиданно это ни звучало, дифтерия до сих пор неплохо себя «чувствует». С 2016 года ее вспышки участились: Доминиканская Республика, Гаити, Южная Америка, Южная Африка, Ближний Восток, Европа! Зараженные есть везде, и при неблагоприятных обстоятельствах эпидемии дифтерии могут вернуться. С помощью огромных усилий их удалось остановить 70 лет назад, но, как выяснилось, ненадолго.
История одной эпидемии
«Забытые» инфекции: оспа, корь, туберкулез, чума, холера, бешенство… Читая или мимолетно слыша о них, мы вряд ли задумываемся, насколько они опасны. Хотя не так давно одно только слово «испанка» или «полиомиелит» заставляло людей в панике бежать друг от друга! При этом упоминание оспы, наоборот, было приглашением в дом больного на «вечеринку». Зачем же тогда понадобилось ее ликвидировать? И, кстати, может быть ужасы о болезнях несколько преувеличены, и нет большой необходимости бороться с ними с помощью вакцинации? Об этом мы рассказывали в партнерском спецпроекте «Вакцинация», а в статьях этого цикла давайте вернемся в прошлое, чтобы узнать, «из какого сора» рождалась современная медицина и профилактика болезней.

Партнер спецпроекта — «Национальная иммунобиологическая компания», фармацевтический холдинг, созданный госкорпорацией Ростех в 2013 году с целью развития производства важных для национальной безопасности иммунобиологических лекарственных препаратов.
Эта бацилла всегда остается на месте в омертвелых тканях, заполняющих горло ребенка; она таится в одной какой-нибудь точке под кожей морской свинки, она никогда не размножается в организме мириадами, и в то же время она убивает.
С древнейших времен дифтерия была многоликой, но непременно жестокой. Ее названия поражают воображение: болезнь Гарротилло, смертельная язва глотки, круп, сирийская язва, «жаба». Первое достоверное описание этой инфекции встречается в трактате Аретея Каппадокийского «Этиология и симптомы острых и хронических болезней» (I–II век н.э.). Уже тогда отмечалось, что она вызывает удушливые процессы в ротоглотке и опасна для маленьких детей, среди которых наблюдалось большинство смертельных исходов. Однако долгое время дифтерия вряд ли вызывала массовую заболеваемость: первая из известных эпидемий вспыхнула в 1613 году в Испании [1]. Прошло чуть более ста лет и ее стали называть «детской чумой».
В 1735 году в Новой Англии произошла чудовищная эпидемия дифтерии [1]. Люди умирали семьями (смертность до 40%)! Только в Нью-Гэмпшире болезнь унесла жизни около 10% детей в возрасте до 10 лет. Очевидцы тех событий писали: «Это была буквально детская чума. Многие семьи потеряли троих из четырех детей, а некоторые — всех» [1]. Лечить ее тогда не умели: больным пускали кровь и смазывали горло медом или бурóй (натрия тетраборат), а также рекомендовали полоскания настоями подорожника или травы с адским названием Укус дьявола (Devil’s bit — сивец луговой) [1]. Пытались счищать налеты, но они так прочно держались на слизистой, что та быстро начинала кровоточить.
Часть современных США, включающая штаты Коннектикут, Мэн, Массачусетс, Нью-Гемпшир, Род-Айленд и Вермонт.
Прошло еще столетие, и в 1826 году французский врач Пьер Бретонно (рис. 1) покончил с многоликостью этой болезни, объединив все существующие названия под термином дифтерит (греческое слово, обозначающее выделанную для письма кожу, которая цветом и фактурой похожа на сероватые налеты, покрывающие гортань и миндалины больных). Также он опубликовал первый удачный опыт применения трахеостомии (рис. 1). Описание этого метода словами Михаила Булгакова читайте в статье «Дифтерия: больная бактерия, способная убивать» [2].

Рисунок 1. Врачи, бросившие вызов дифтерии. Слева: Пьер Бретонно (1778–1862) положил конец многообразию названий этой болезни. В центре: гравюра Armamentarium chirurgicum bipartium с изображением трахеостомии, 1666 год (Национальная Библиотека Медицины). Несмотря на то, что ее практиковали примерно с 2000 года до н. э., известно лишь о 28 удачных операциях, которые были проведены в течение трех столетий с 1500 по 1833 год. Справа: французский врач Арман Труссо (1801–1867), который начал массово применять трахеостомию у своих пациентов.
коллаж автора статьи по материалам: «Википедии», Intensive Care Med (русский перевод: Краткая история трахеостомии и интубации трахеи с бронзового века до «космической эпохи») и Большой Советской Энциклопедии
Трахеостомия помогла французскому медику Арману Труссо (рис. 1) спасти около 25% пациентов с дифтерией [1]. Это был поразительный результат! Труссо переименовал дифтерит в более привычную нам дифтерию: в середине XIX века окончание «-ит» стали использовать для названий воспалительных заболеваний (синусит, неврит и других).
Историческое открытие
Дифтерия была настолько распространена, что к концу XIX века около 1% всей медицинской литературы было посвящено ей! Однако долгое время о ее возбудителе — коринебактерии Corynebacterium diphtheriae (рис. 2) — было ничего не известно. Ее обнаружил немецкий бактериолог и патологоанатом Эдвин Клебс в 1883 году, изучая срезы дифтерийных пленок больных пациентов (это произошло на следующий год после эпохального открытия микобактерий Робертом Кохом — читайте об этом в статье про туберкулез [3]).
В редких случаях дифтерию может вызывать родственная коринебактерия Corynebacterium ulcerans.
Однако найти и описать бактерию было недостаточно: были необходимы доказательства, что именно она вызывает заболевание. Эту работу проделал немецкий бактериолог Фридрих Лёффлер (рис. 2) в 1884 году: он выделил чистую культуру возбудителя и провел опыты над животными. Также он же предположил, что сама бактерия вряд ли вызывает столь тяжелые симптомы: скорее всего, она выделяет опасный токсин. Через несколько лет это доказали ученые из института Пастера Эмиль Ру (рис. 3) и Александр Йерсен (рис. 4).
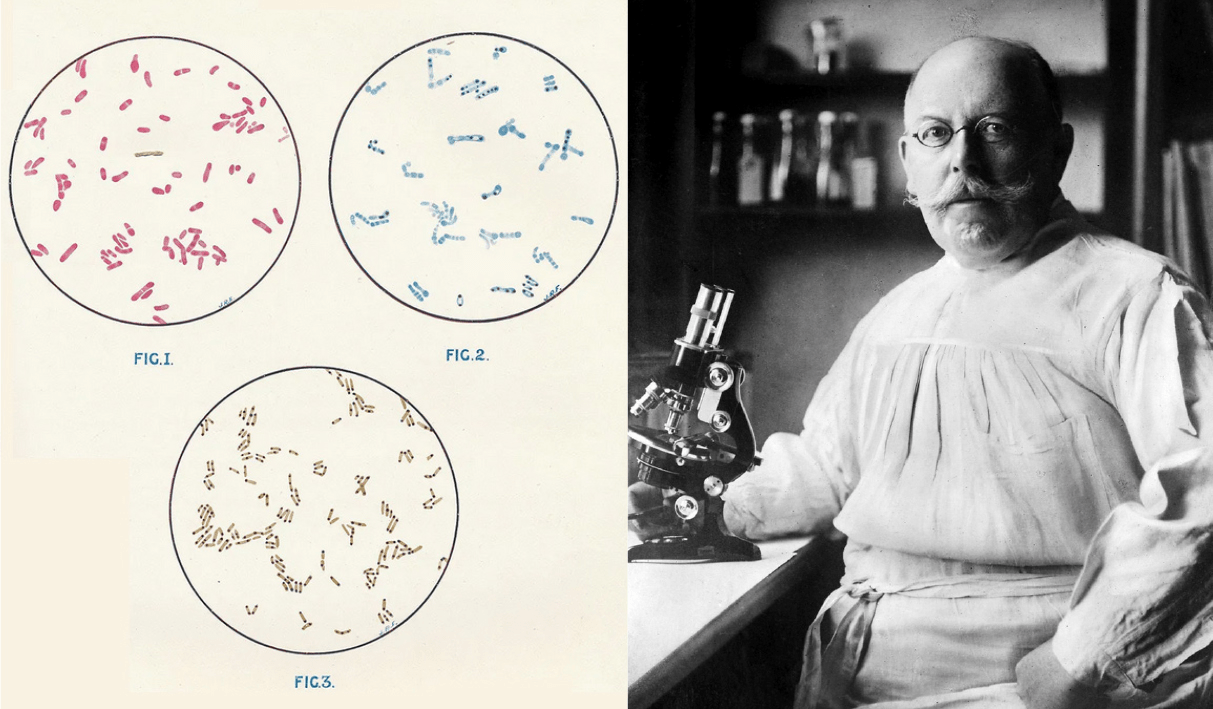
Рисунок 2. Открытие Лёффлера. Слева: коринебактерии под микроскопом (зарисовки 1923 года). Справа: немецкий бактериолог Фридрих Лёффлер (1852–1915).
коллаж автора статьи по History of vaccines, «Википедия»
Бульон, в котором бактерии росли в течение нескольких дней, отфильтровывали через неглазурованный фарфор; после введения животным он убивал их точно так же, как и живые микроорганизмы. Кроме того, было замечено, что дифтерийные пленки вызывали сильное местное воспаление, отек и кровотечение, которое тоже могло быть спровоцировано действием токсина.
Токсин, который убивает
Несмотря на то, что дифтерия может иметь разную локализацию (ее возбудитель поражает глотку, нос, кожу, глаза), наиболее частая и опасная форма — это заболевание дыхательных путей, глотки, гортани. Именно ее называли «глоточной», «удавочкой», «горлянкой». Однако сама по себе коринебактерия не представляет большой опасности — проблемы возникают из-за биопленок, покрывающих ее колонии (они буквально забивают горло больного, из-за чего тот не может дышать) и выделяемого ею токсина. Даже если удается облегчить дыхание, убрав налеты, это не гарантирует долгой и счастливой жизни: токсин патологически воздействует на сердце, почки, нервную систему. Если больной не умрет от удушья, его может поджидать смерть из-за миокардита или отказа почек [12].
Мизерного количества токсина — 0,1 мкг на 1 кг массы тела — достаточно, чтобы убить человека или животное; по этой же причине к токсину не вырабатывается стойкого иммунитета, хотя повторные заболевания дифтерией обычно протекают без осложнений. Но самое удивительное в том, что выделять токсин может не каждая коринебактерия! Лишь в середине ХХ века удалось установить, что к выработке токсина прямое отношение имеют… бактериофаги — вирусы, которые заражают бактерии! Они способны реактивировать так называемые «молчащие» гены, благодаря которым дифтерийная палочка становится убийцей [12].
Долгожданное лекарство
Частые смертельные исходы дифтерии и столбняка при сравнительно небольшом количестве возбудителей в организме не давали покоя немецкому бактериологу Эмилю фон Берингу (рис. 5) [13]. Вместе с японским коллегой Китасато Сибасабуро он проводил эксперименты с морскими свинками и кроликами. Ученые выяснили, что если вводить животным нагретый токсин через определенные промежутки времени, они становятся невосприимчивы к болезни, потому что в их крови появляется особое вещество — антитоксин, — которое не дает развиться симптоматике [1], [14].
В декабре 1890 года были опубликованы результаты их работы, и вскоре фон Беринг придумал, как получить лечебную сыворотку: он иммунизировал овец и выделял антитоксин из их крови! Опыты на животных подтвердили ее терапевтическое свойство. В конце 1891 года в одной из больниц Берлина противодифтерийную сыворотку начали вводить больным детям (сыворотку для лечения столбняка стали использовать чуть раньше). За три года ею пролечили 200 тысяч маленьких пациентов!

Рисунок 5. Лечение дифтерии. Слева: ребенку вводят противодифтерийную сыворотку (1894 год). Справа: Эмиль фон Беринг — первый ученый, который получил сыворотку. В центре: один из образцов противодифтерийной сыворотки (1929 год).
коллаж автора статьи по материалам: Forbes, Smithsonian.
Через 10 лет Эмиль фон Беринг получит Нобелевскую премию за исследования в области сывороточной терапии [13], [14], но сначала надо было подобрать правильную дозировку и концентрацию препарата, так как его лечебный эффект сильно зависел от времени введения: он хорошо работал на 1–2 день болезни, но был практически бесполезен на пятые и более сутки [14].
Несмотря на то, что все лавры достались фон Берингу, терапия дифтерии занимала не только его одного: примерно в то же время противодифтерийную сыворотку получили Эмиль Ру и российский бактериолог Яков Бардах [12]. Чтобы удовлетворить огромный спрос, Ру предложил использовать для получения сыворотки лошадей, а коллеге фон Беринга Паулю Эрлиху удалось получить сыворотку с высокой концентрацией антитоксина. Он же разработал стандарты для образцов сыворотки, рассчитав «иммунизационную единицу» [14].
Сыворотка быстро стала главной панацеей против дифтерии: сначала ее массово производили только в Германии, но в самом конце XIX века «подтянулись» Франция, Россия и США. Благодаря широкому использованию удалось выяснить наиболее эффективную и безопасную концентрацию препарата, а также побочные эффекты: сывороточную болезнь и аллергические реакции вплоть до смертельных [1]. Не обошлось и без трагических ошибок: в 1901 году в США был случай массовой гибели детей от столбняка (13 человек), которым ввели сыворотку от зараженной лошади [1]. Однако приходилось рисковать, так как долгое время другого средства не было.
Дифтерия в России
В нашу страну эта болезнь была завезена из Румынии. Ко второй половине XIX века она настолько распространилась, что стала бичом детского населения. В 1894 году в России появилась противодифтерийная сыворотка, которую получил Яков Бардах, но ее было недостаточно. В 1895 году выдающийся российский биолог Георгий Габричевский (рис. 8) привез сыворотку из Франции и организовал ее производство на базе своей лаборатории (позже она превратилась в НИИ им. Габричевского).
…Мне пришлось испытать ее благоприятное действие в глухих деревушках на больных, а также на самом себе после случайного заражения дифтеритом от ребенка, кашлянувшего при исследовании в лицо.
В 1902 году сотрудник Императорского института экспериментальной медицины Семен Дзержговский (рис. 8) предложил ингаляционную профилактику дифтерийным токсином (как было принято в те времена, сначала он исследовал ее на себе). Кроме этого, он провел стандартизацию противодифтерийной сыворотки, а также первым в стране осуществил хлорирование воды в Санкт-Петербурге (1910 год) и Ростове-на-Дону (1911 год) [16].

Рисунок 8. Русские пионеры борьбы с дифтерией. Слева направо: врач и микробиолог Г. Н. Габричевский (1860–1907); химик и микробиолог Семен (Симон-Леонард) Дзержговский (1866–1928); основоположник эпидемиологии Д. К. Заболотный (1866–1929).
коллаж автора статьи по материалам Большой российской энциклопедии, Энциклопедии Санкт-Петербурга и ресурса «Пространство и время»
Слава сыворотки была столь велика, что ее не боялись даже крестьяне, обычно с настороженностью относившиеся к медицинскому вмешательству [14]. Несмотря на проблемы с эффективностью при позднем введении, земские врачи заметили, что с ее помощью можно управлять заболеваемостью: «Дифтерийные эпидемии со времени широкого распространения дифтерийной сыворотки всюду значительно ослабели, и сами по себе являются менее злокачественными» — утверждал заведующий отделением народного здравия Саратовского земства [14].
Впрочем, были и нерешенные проблемы: пациентам с тяжелыми формами болезни (гипертоксическая и геморрагическая дифтерия) сыворотка не помогала. Также было необходимо увеличить ее эффективность при позднем введении. Над этим работал врач Морозовской больницы Фридрих Краузе, который предложил заменить подкожное введение сыворотки на внутримышечное, ссылаясь на статьи в научных журналах о том, что из сокращающихся мышц лекарства всасываются быстрее. Краузе провел несколько экспериментов с разными методами введения препарата: подкожным, внутримышечным и интравенозным (он оказался самым опасным, так как повышал риск анафилактических реакций). Внутримышечные инъекции были признаны наиболее эффективными [14].
Эра анатоксина
Найти лекарство это, конечно, отлично! Однако лечиться мог далеко не каждый, ведь на производство и поставку сыворотки требовалось время. А его у пациентов с дифтерией как раз не было, поэтому в начале ХХ века остро встал вопрос о профилактике, которая бы предотвращала болезнь и снизила необходимость в сыворотке.
Было ясно, что иммунитет нужно формировать не к бактерии, а к токсину. Иммунизация термически обработанным токсином, которую проводили животным-донорам сыворотки, для людей не годилась. В 1914 году врач Уильям Х. Парк из Городского Управления Здравоохранения Нью-Йорка одним из первых начал прививать животных, а затем и детей, смесью дифтерийного токсина и антитоксина (рис. 10).
Нельзя сказать, что это был безопасный способ: если в Нью-Йорке обошлось без жертв, то, например, в Далласе в 1919 году из-за неправильно подготовленной суспензии умерло пять детей. В 1924 году у 12 привитых из Бостона развилась тяжелая дифтерийная инфекция из-за того, что препарат сначала заморозили, а затем разморозили (термическое воздействие привело к реактивации токсина) [17].
Вакцинацию с помощью токсина-антитоксина проводили даже после того, как было открыто более безопасное средство — анатоксин (токсоид). Это инактивированный токсин, не способный связываться с клетками организма, но сохранивший свойство вызывать иммунный ответ и защищать от жизнедеятельности коринебактерий. В 1923 году его случайно получил ветеринарный врач Гастон Рамон (рис. 10), работавший над улучшением свойств противодифтерийной сыворотки. Он экспериментировал с нейтрализацией дифтерийного токсина формальдегидом и длительной термической обработкой [19], [20], в результате чего получился инактивированный токсин.
Первые «клинические исследования» Рамон, как и полагается, провел на себе. Никаких реакций, кроме покраснения, у него не было. Тогда он перешел к экспериментам на детях. Исследование прошло успешно: дети не пострадали и к тому же оказались невосприимчивы к болезни. Мало того, в 1925 году ученый нашел способ улучшить эффективность вакцины, добавив тапиоку. Таким образом он получил вещество, усиливающее иммунный ответ, — адъювант (на «Биомолекуле» есть интересная статья, посвященная адъювантам [21]).

Рисунок 10. Французский ветеринар Гастон Рамон (1886–1963) работает над дифтерийным анатоксином.
В 1930 году анатоксин начали прививать во французской армии. Массовая вакцинация детей стартовала лишь через восемь лет, однако Вторая Мировая Война и не доверяющие прививкам родители сильно притормозили этот процесс. Тем не менее вакцинация значительно сократила заболеваемость: если до 1945 года во Франции было в среднем 45 тысяч случаев дифтерии в год, включая 3000 смертей, то в 1951 году количество заболевших снизилось до 3000, а через 10 лет — до 1000 больных и 36 умерших [14].
Несмотря на то, что анатоксин — вакцина очень безопасная (абсолютных противопоказаний к введению нет: ее спокойно прививают ВИЧ-инфицированным и беременным женщинам), не обошлось без трагических случаев. В 1948 году в Киото из-за ошибок при производстве погибло 68 привитых детей. Это послужило толчком к модернизации методов производства и хранения анатоксинов.
Сейчас дифтерию прививают в составе 2–6-компонентных вакцин. По данным ВОЗ, основными реакциями на введение комбинированной вакцины против дифтерии и столбняка у детей являются [18]:
- покраснение и припухлость — 7,6% привитых;
- боль в месте введения — 10%;
- лихорадка, чувство усталости — 15%;
- раздражительность — 22%.
Вакцина против дифтерии (очищенный дифтерийный анатоксин) входит в состав комбинированных вакцин АКДС, АДС и АДС-М. Их выпускают филиалы НПО «Микроген» в Перми и Уфе по полному производственному циклу.
Вакцина АКДС защищает от коклюша, дифтерии и столбняка. АДС — это двухкомпонентная вакцина против дифтерии и столбняка. Ее прививают детям, которым противопоказаны вакцины с цельноклеточным коклюшным компонентом (АКДС).
Существует еще одна вакцина, защищающая от дифтерии и столбняка, — АДС-М. В отличие от АДС, она содержит уменьшенное количество дифтерийного анатоксина. Ее применяют для вакцинации и ревакцинации детей старше четырех лет, а также взрослых. Чаще всего этой вакциной делают бустерную прививку, которая рекомендована взрослым раз в 10 лет (повторять весь курс при этом не нужно). Также ее широко используют для плановых ревакцинаций у детей в 6–7 и 14 лет.
Сейчас НПО «Микроген» разрабатывает еще одну бустерную вакцину против коклюша, дифтерии и столбняка — аАКДС-М, которой можно будет прививать подростков и взрослых.
Важно и то, что вакцинация позитивно сказывается на бессимптомном носительстве коринебактерий. Они передаются здоровым от больных, поэтому при уменьшении симптоматических случаев снижается и количество бессимптомных [22].
Что касается эффективности, то анатоксины защищают практически 100% привитых. Длительность их защиты, однако, ограничена: в данный момент бустерные дозы рекомендованы раз в 10 лет, хотя есть данные, что детские прививки могут защищать значительно дольше [23]. Пересмотрят ли в итоге рекомендацию бустерной вакцинации раз в десятилетие, покажет время.
Согласно Российскому календарю прививок, три дозы начального курса делают младенцам до года; далее — три ревакцинации до возраста в 18 лет [24].
Борьба продолжается: дифтерия в XXI веке
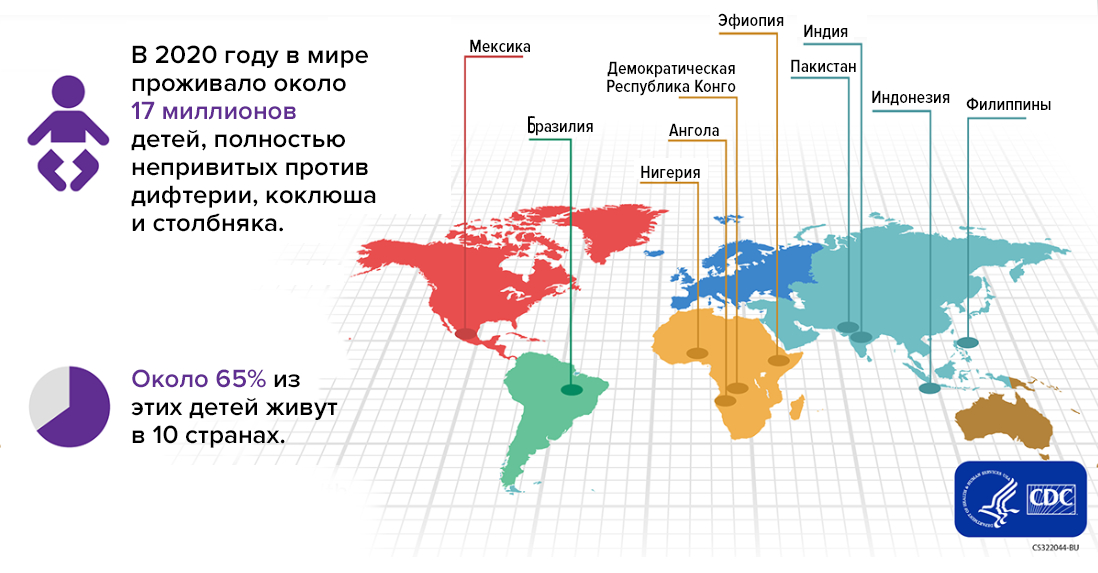
Более 100 лет существуют сыворотка и вакцина, а дифтерия все никак не угомонится. К сожалению, около 17 миллионов детей во всем мире восприимчивы не только к этой инфекции, но также к коклюшу и столбняку (рис. 11). Прибавим сюда неиммунных взрослых… В общем, коринебактериям есть кого заражать.
По данным ВОЗ, только на Африканском континенте сейчас более 10 текущих вспышек [25]: Гвинея, Мавритания, Ангола, Центральноафриканская Республика, Демократическая Республика Конго, Эфиопия, Мадагаскар, Южный Судан… Самая тяжелая ситуация в Нигерии: 31 129 случаев и 863 смертельных исхода в течение 2023 года [26]. Для сравнения: во время вспышки дифтерии, произошедшей на территории бывшего СССР в 1990–99 годах, заболело около 150 тысяч человек, из которых 5 тысяч скончались. (Хочу заметить, что ее основная причина не недостаток вакцины, как в странах Африки или Азии, а массовые отказы от прививок: в 1986–1991 годах количество привитых против дифтерии младенцев снизилось до 70%, а необходимо не менее 85%.)
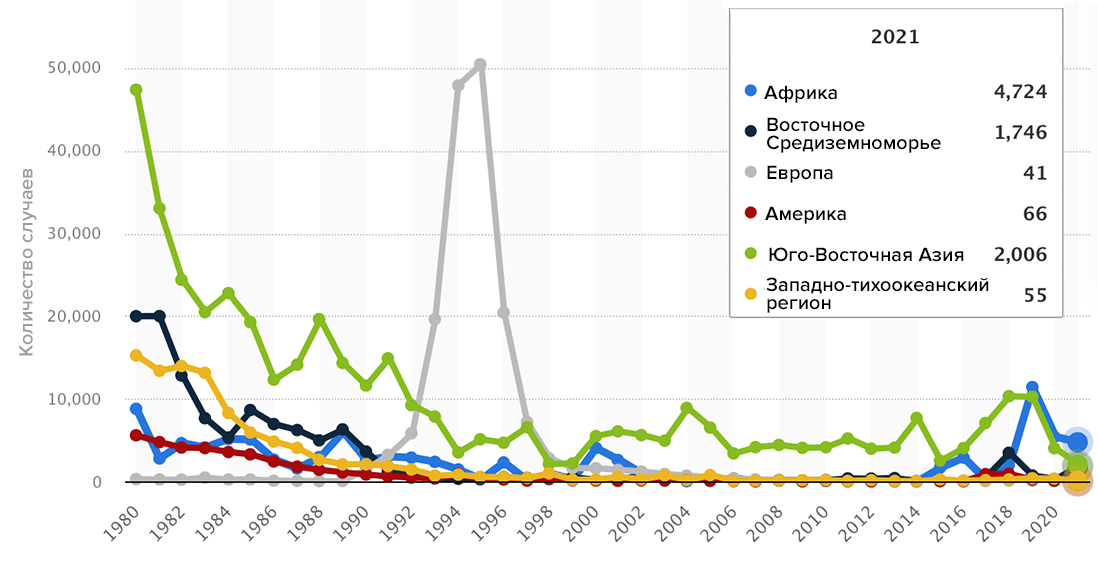
Впрочем, эта болезнь «вспыхивает» не только в Африке — ею регулярно болеют в Европе (рис. 12)! Кстати, заболевших не так уж и мало:
- 2018 год — 82 случая,
- 2022 год — 224 случая (1 погибший),
- 2023 год — 57 случаев (2 погибших).
Рост заболеваемости обусловлен участившейся миграцией, а, значит, дифтерия и сейчас может быть где-то рядом. Впрочем, болезнь бы не распространялась, если бы не было восприимчивых, а они, судя по всему, есть в каждой стране. Что касается России, то пока, благодаря большому количеству привитых, у нас все хорошо: если случаи и фиксируются, то единичные, а в 2022 году, например, не было ни одного [27]. Тем не менее, еще 10–15 лет назад у нас была такая же благополучная ситуация и с корью, однако сейчас она кардинально изменилась [28].
Принимая решение о вакцинации против дифтерии, необходимо учитывать несколько важных фактов:
- дифтерия — опасное заболевание, не дающее длительного иммунитета, с высокой смертностью среди детей (до 50%);
- ее терапия малоэффективна. Не надейтесь на сыворотку, и тем более на антибиотики (на токсин они не действуют). Если бы лечение было эффективным, смертности от дифтерии не было бы вообще, а она до сих пор наблюдается, и в немалых количествах (5–10% при применении терапии): ведь трахеостомия и сыворотка не всегда могут предотвратить токсическое поражение внутренних органов;
- переболевшим дифтерией тоже необходимо прививаться: ни болезнь, ни сыворотка не дают длительного иммунитета (сыворотки в принципе не могут заменить вакцинацию: в основном их используют для лечения, а вакцины — для предотвращения болезни);
- прививки против дифтерии, даже комплексными вакцинами, безопасны, но если вас смущает вакцина с цельноклеточным коклюшным компонентом (АКДС), можно использовать бесклеточную (АаКДС — «Пентаксим», «Инфанрикс Гекса») или только комбинацию анатоксинов против дифтерии и столбняка (АДС, АДС-М).
Дифтерия — тяжелая и довольно распространенная болезнь. Она плохо поддается лечению, зато прекрасно предотвращается при помощи прививок. Доказано, что значительно безопаснее привиться и забыть об этой инфекции, чем играть в русскую рулетку, успокаивая себя мыслью: «дифтерия нам не грозит».
Литература
- Diphtheria. (2022). The College of Physicians of Philadelphia;
- Дифтерия: больная бактерия, способная убивать;
- Рождение вакцины: БЦЖ на страже туберкулеза;
- Parish H.J. A History of Immunization. London: E. & S. Livingstone Ltd, 1965. — 356 p.;
- Магия для маглов: волшебный мир Гарри Поттера ближе, чем мы думаем;
- Дифтерия. Меры профилактики. (2023) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Забайкальскому краю;
- Émile Roux. (2024). Encyclopædia Britannica;
- Alexandre Yersin. (2024). Encyclopædia Britannica;
- Это чума;
- Кветков В.П. (2014). О чуме мистической, символической и реалистической (размышления об инфекционной составляющей в общем вузовском медико-биологическом и экологическом образовании). Вестник Курганского государственного университета. 1, 107–115;
- Гордиенко Е.В. (2021). Европеец во вьетнамском пантеоне: культ бактериолога Александра Йерсена (1863–1943) в современном Вьетнаме. Вестник РГГУ. Серия: Литературоведение. Языкознание. Культурология. 9, 25–48;
- Мазурова И.К., Столярова Л.Г., Комбарова С.Ю., Сафонова Т.Б., Тараненко Л.А., Мельников В.Г. Дифтерия (Биологические свойства, выделение и идентификация возбудителя дифтерийной инфекции) (учебное пособие). Москва: Российская медицинская академия непрерывного профессионального образования, 2015. — 77 с.;
- Первый «медицинский нобель»;
- Киценко О.С. (2015). К истории открытия и клинического применения противодифтерийной сыворотки. Волгоградский научно-медицинский журнал. 2, 13–17;
- Додонов И.Ю. Советская микробиология: на страже здоровья народа. История советской микробиологической науки в биографиях некоторых её представителей. Самиздат, 2020. — 540 с.;
- Дзержговский Симон-Леонард Конрадович. (2024). Большая медицинская энциклопедия;
- Onion R. (2021). The Dramatic Push to Immunize Children Against Diphtheria Got a Boost From a Sled Dog Named Balto. Slate;
- Information sheet observed rate of vaccine reactions diphtheria, pertussis, tetanus vaccines. (2014). World Health Organization;
- A. E. Ershov, The Federal State Autonomous Educational Institution of Higher Education “The Patrice Lumumba Peoples' Friendship University of Russia” of Minobrnauka of Russia (RUDN University), 117198, Moscow, Russia, T. S. Sorokina, A. V. Ermolaev, The Federal State Autonomous Educational Institution of Higher Education “The Patrice Lumumba Peoples' Friendship University of Russia” of Minobrnauka of Russia (RUDN University), 117198, Moscow, Russia, The Federal State Autonomous Educational Institution of Higher Education “The Patrice Lumumba Peoples' Friendship University of Russia” of Minobrnauka of Russia (RUDN University), 117198, Moscow, Russia. (2023). Gaston Ramon (to Centenary of the discovery of anatoxins). Probl Sotsialnoi Gig Zdravookhranenniiai Istor Med. 31;
- Jean-Philippe Chippaux. (2024). Gaston Ramon’s Big Four. Toxins. 16, 33;
- Вакцинация в контексте «нано»;
- Якимова Т.И. Эпидемиологический надзор за дифтерией в России в период регистрации единичных случаев заболевания: дис. ... канд. наук. — Москва, 2016. — 191 с.;
- Ariel M Slifka, Byung Park, Lina Gao, Mark K Slifka. (2021). Incidence of Tetanus and Diphtheria in Relation to Adult Vaccination Schedules. Clinical Infectious Diseases. 72, 285-292;
- Приказ Минздрава России от 06.12.2021 N1122н "Об утверждении национального календаря профилактических прививок, календаря профилактических прививок по эпидемическим показаниям и порядка проведения профилактических прививок" (Зарегистрировано в Минюсте России 20.12.2021 N 66435). (2022). КонсультантПлюс;
- Diphtheria outbreaks - Comprehensive guidance for the public health preparedness and response in the WHO African Region (February 2024) [EN/PT]. (2024). World Health Organization;
- WHO African Region Health Emergency Situation Report. (2024). World Health Organization;
- Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2022 году». (2022). Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека;
- Унесенные корью: корь у взрослых — это опасно?.
Комментарии
Раньше здесь был блок с комментариями. Но потом сервис Disqus, на котором они работали и за который мы платили, перестал открываться из РФ.
Когда появится возможность, мы вернём комментарии уже на внутреннем движке, а чтобы это произошло быстрее —
Оставьте донат 💚