
Свинка не сдается: что мешает победить эпидемический паротит
29 августа 2025
Свинка не сдается: что мешает победить эпидемический паротит
- 894
- 0
- 1
Фотография 1957 года, на которой семилетний Грег Кокс смотрит из окна на своего друга Джона Дугласа. Джон пытается прочитать надпись на прибитой к окну табличке: «Грег не выйдет играть, потому что болен свинкой».
NBC News, Environment & Society Portal, коллаж автора статьи
-
Автор
-
Редакторы
-
Иллюстратор
У Мориса выдалась тяжелая ночь: сначала он долго не мог уснуть, а в пять утра его разбудила дочь. У девочки разболелось ухо, да так сильно, что она побежала к отцу! Морис нехотя встал с постели и осмотрел девочку. У Джерил опухли лицо и шея, превратившись в единое целое. Одного взгляда хватило, чтобы поставить диагноз. «Это как раз именно то, что нужно», — пробормотал мистер Хиллеман, потянувшись за чемоданчиком… В 1967 году в США появилась первая живая вакцина для профилактики эпидемического паротита — болезни со смешным названием «свинка». Она не такая опасная, как корь, оспа или коклюш, поэтому ею значительно реже пугают родителей. Единственное, что о ней широко известно — это возможная связь с бесплодием. Впрочем, не все правда, что пишут в интернете. Чем на самом деле опасен паротит и почему он входит в состав одной из самых важных детских вакцин, читайте в этой статье из цикла «История одной эпидемии».
История одной эпидемии
«Забытые» инфекции: оспа, корь, туберкулез, чума, холера, бешенство… Читая или мимолетно слыша о них, мы вряд ли задумываемся, насколько они опасны. Хотя не так давно одно только слово «испанка» или «полиомиелит» заставляло людей в панике бежать друг от друга! При этом упоминание оспы, наоборот, было приглашением в дом больного на «вечеринку». Зачем же тогда понадобилось ее ликвидировать? И, кстати, может быть ужасы о болезнях несколько преувеличены, и нет большой необходимости бороться с ними с помощью вакцинации? Об этом мы рассказывали в партнерском спецпроекте «Вакцинация», а в статьях этого цикла давайте вернемся в прошлое, чтобы узнать, «из какого сора» рождалась современная медицина и профилактика болезней.

Партнер спецпроекта — «Национальная иммунобиологическая компания», фармацевтический холдинг, созданный госкорпорацией Ростех в 2013 году с целью развития производства важных для национальной безопасности иммунобиологических лекарственных препаратов.
По сравнению с другими «детскими» инфекциями эпидемический паротит кажется легкой болезнью: из-за него редко бывают смертельные исходы, а минимум у трети зараженных он протекает в стертой или бессимптомной форме. Однако проблема заключается в том, что к нему восприимчивы люди всех возрастов, при этом у взрослых он чаще имеет тяжелое течение и дает серьезные осложнения. Впрочем, так было не всегда.
Судя по данным Корпуса Гиппократа , первая из известных вспышек этой болезни произошла на греческом острове Тасос в 410 году до н. э. Ее особенностью было то, что вирус активно распространялся среди детей и мужчин, но редко поражал женщин. Гиппократ отмечал, что иногда заболевание осложнялось орхитом — воспалением яичка, а некоторые заболевшие страдали от сильных головных болей и даже впадали в кому (вероятно, у них был менингоэнцефалит). Однако летальных исходов не было:
…после изменения погоды у некоторых больных появились жгучие лихорадки, у многих стали появляться опухоли около ушей (заушница) на одной стороне и на двух. У всех без вреда эти опухоли разошлись и ни у кого не произвели нагноений, подобных тем, которые происходят от других причин.
Подробнее о трактатах Гиппократа и его учеников читайте в статье «Гепатит B: запутанная история от динозавров до наших дней» (врез «Великие врачи древности») [2].
С тех пор паротит стал набирать обороты и к XIV–XV векам его эпидемии вспыхивали примерно каждые 3–5 лет. Они полностью охватили Европу в XVI столетии, а через триста лет распространились по всему миру. К концу XIX века в России было задокументировано целых двенадцать циклов [1], [3]!
Такие разные паротиты
Паротит — это воспаление околоушных слюнных желез (рис. 1). Как и в случае с гепатитом, его причина может быть инфекционной (вирусы, бактерии) или обусловленной другими факторами (обезвоживание, хирургическое вмешательство, аутоиммунные процессы). Однако наиболее частая причина — это заражение вирусом MuV (mumps virus) из семейства Paramyxoviridae. Такой паротит называют эпидемическим или по-простому — «свинкой». Суть этого странного названия в том, что опухшие железы делают лицо похожим на домашнего поросенка (рис. 1).
Название «паротит» происходит от греческого «παρωτίτις» (parotitis) и буквально означает «воспаление около уха».
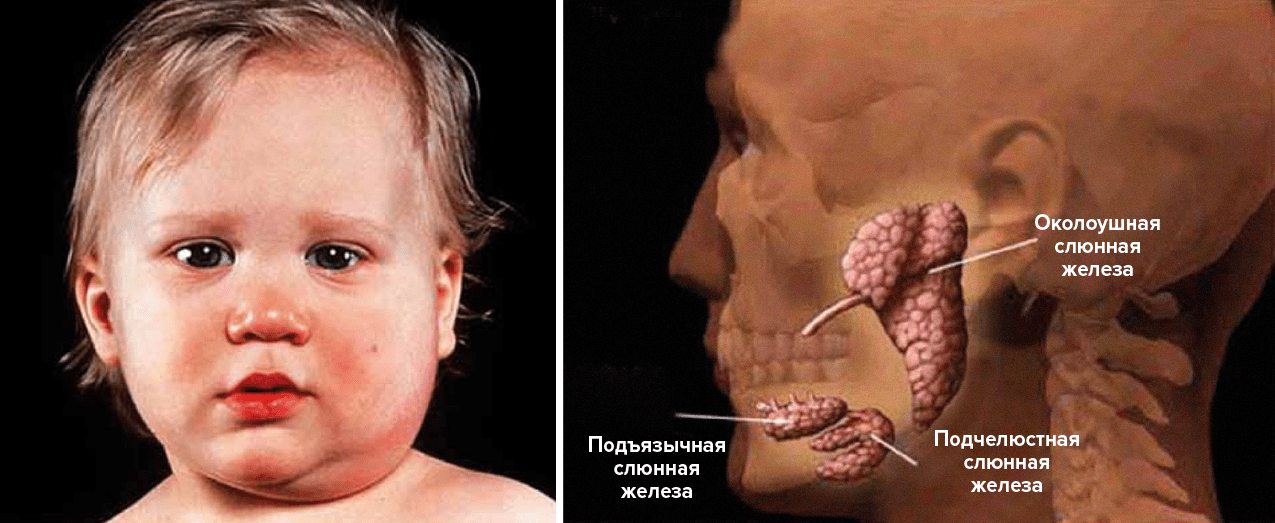
Рисунок 1. Внешние проявления эпидемического паротита и их причины. Слева: больной эпидемическим паротитом ребенок. Справа: расположение подъязычных, подчелюстных и околоушных слюнных желез, которые первыми страдают при заражении.
Если сравнивать эпидемический паротит с корью или ветрянкой, то он не такой заразный: вирус выделяется со слюной в виде довольно-таки крупных аэрозольных капель, которые быстро инактивируются во внешней среде (также он выделяется с мочой, но это вряд ли имеет большое эпидемическое значение). Чаще всего болезнь передается воздушно-капельным путем, реже — через контакт с зараженными предметами [3].
Инкубационный период длится 16–25 дней (заразным человек становится на 9–10 день), в течение которых вирус активно размножается и «курсирует» по организму. Сначала он заражает клетки дыхательных путей, а затем отправляется в «путешествие» вместе с кровотоком. В организме к нему восприимчивы разные органы: околоушные слюнные железы (чаще всего поражаются именно они), глаза, центральная нервная система, поджелудочная железа, почки, половые железы и суставы (рис. 2). Именно воспаление околоушных желез вызывает характерное для паротита набухание и болезненность.

Рисунок 2. Восприимчивые к вирусу эпидемического паротита органы и ткани. MuV опасен тем, что тропен к клеткам разных органов, поэтому может вызывать целый «букет» осложнений.
инфографика автора статьи по [3]
После того как вирус некоторое время «поживет» в слюнных железах, он распространяется на другие органы. На этом этапе активизируется иммунная система, и примерно через неделю больной выздоравливает, однако иногда возможны осложнения (рис. 3) [4], [5], [6]:
-
смерть: 1/20 000 заболевших;
-
энцефалит, который также может закончиться летальным исходом или оставить «напоминание» в виде расстройств ЦНС (в том числе параличей): 2–30 случаев/10 000 больных для стран с низким охватом прививками; около 1% при массовых программах вакцинации;
-
временная или постоянная потеря слуха: до 5 случаев/100 000 заболевших (раньше паротит был одной из основных причин глухоты у детей);
-
асептический менингит: до 10% заболевших;
-
панкреатит: примерно 4% заболевших (это осложнение может привести к диабету I типа);
-
орхит: 30% (обычно он развивается у молодых мужчин в постпубертате и чаще всего затрагивает одно яичко; риск потери репродуктивной функции низок — не более 13%);
-
воспаление яичников: 7%;
-
мастит: 30%;
-
выкидыш: 25% при заболевании до 12 недели беременности.
Паротит в России
До революции свинка (тогда ее еще называли «заушницей») была широко распространена особенно среди детей. Специфической терапии не существовало: лечение носило симптоматический характер (пациентам делали разные примочки, давали травяные настои и назначали постельный режим). Первая из описанных в медицинской литературе эпидемий произошла в Петербурге в 1829 году. Так как паротитом довольно часто болели новобранцы (во время Первой мировой войны только грипп и гонорея опережали его по количеству госпитализаций среди военных [6]), эту болезнь более-менее исследовали:
-
значительный вклад внес детский врач И. В. Троицкий, который в 1887 году доказал, что эпидемический паротит является не местным, а общим инфекционным заболеванием [7];
-
исследуя эпидемию паротита 1843–44 годов на Алеутских островах, А. Д. Романовский установил существование не только железистой, но и нервной формы болезни. До этого открытия врачи считали, что он приводит только к воспалению слюнных желез, тогда как Романовский описал разные поражения нервной системы, в том числе менингиты и менингоэнцефалиты [7];
-
отечественные педиатры Н. Ф. Филатов и И. В. Троицкий высказывали необычное для того времени мнение, что эпидемический паротит — это болезнь, которая носит системный характер, тогда как в Европе была популярна точка зрения известного немецкого патолога Рудольфа Вирхова, что он поражает преимущественно железистую ткань.
Неизвестный науке вирус
Эпидемический паротит долгое время был болезнью, которая мало интересовала врачей. Одними из первых, кто заинтересовался ею после Гиппократа, были британские врачи Ричард Рассел и Томас Гуч. В 1760-х годах они написали статью с описанием симптоматики и распространенности этой болезни. В 1790 году шотландский врач Роберт Гамильтон провел первое исследование эпидемического паротита в Великобритании, после чего его стали включать в медицинские справочники [9]. Тем не менее вплоть до первой трети ХХ века о природе этой болезни никто не задумывался. Лишь в 1934 году американские исследователи Клод Д. Джонсон и Эрнест У. Гудпасчер доказали, что свинку вызывает неизвестный ранее вирус (рис. 5), который они выделили из слюны четырех больных и ввели в слюнные железы макак резусов. У животных развилась обычная для паротита картина болезни [10], [11].
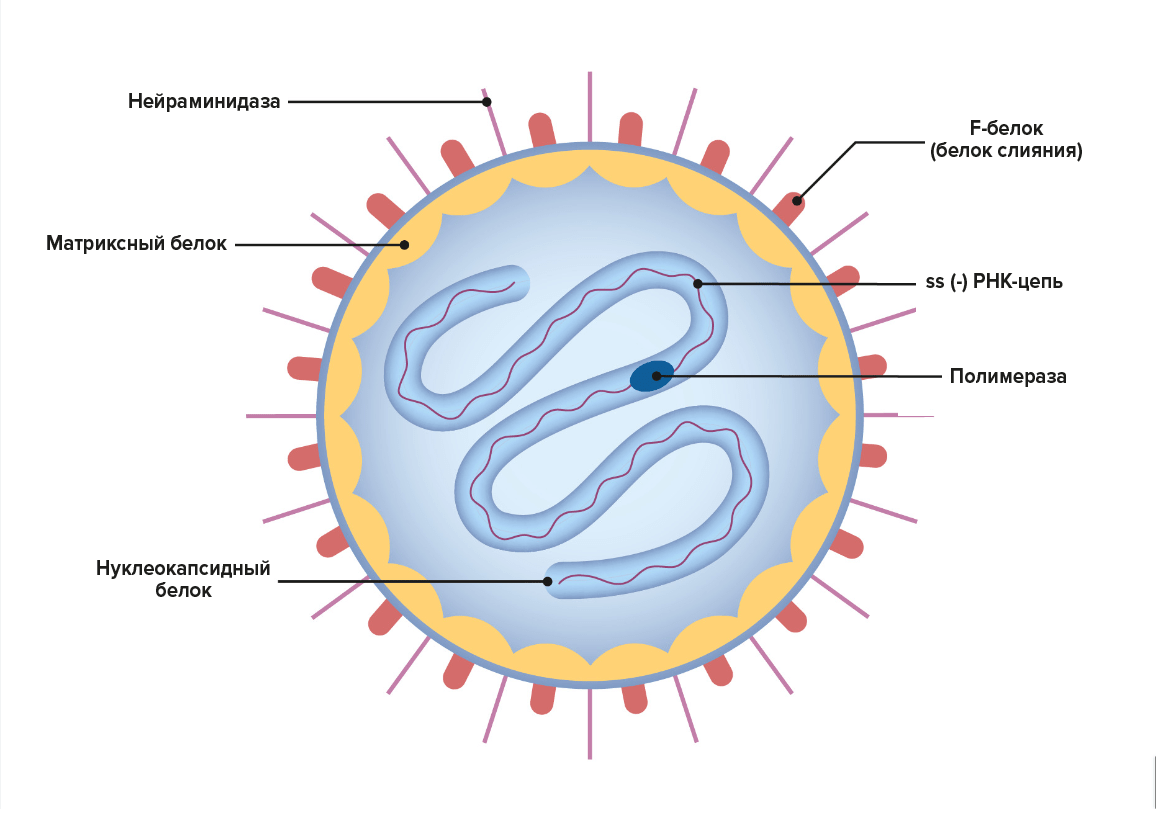
Рисунок 5. MuV — вирус, вызывающий эпидемический паротит. Это РНК-содержащий вирус, который прикрепляется к клеткам через взаимодействие поверхностного белка HN с сиаловыми кислотами на их мембране. Белки HN и F обеспечивают слияние вируcной частицы с клеткой, а M-белок связывает нуклеокапсид с внешней оболочкой.
Lecturio Medical, адаптация автора статьи
Таким образом появилась возможность разработать вакцину, но сначала надо было изучить свойства возбудителя. В 1946 году в США провели необычное исследование среди 73 детей, которых заразили вирусом эпидемического паротита, полученного от обезьян. При этом 41 ребенок был заранее привит препаратом с инактивированным вирусом, остальные служили группой контроля. В результате около половины привитых детей имели слабые симптомы. Чуть позже в США появились первые инактивированные противопаротитные вакцины. Несмотря на то, что их применяли до конца 1970-х, они были низкоэффективными, так как обеспечивали слабую защиту и кратковременный иммунитет.
В этот момент инициативу перехватил американский микробиолог Морис Р. Хиллеман (рис. 7), дочь которого так удачно заболела свинкой в 1963 году (начало этой истории — во введении к этой статье). Взяв у нее мазки, мистер Хиллеман помчался в лабораторию, где вскоре получил вакцинный штамм с помощью пассажей вируса сначала в тканях, а потом в клетках куриных эмбрионов. По традиции он назвал штамм в честь пациентки, от которой получил образцы возбудителя. Так появилась первая живая вакцина против эпидемического паротита на основе самого известного и распространенного вакцинного штамма Джерил Линн (Jeryl Linn). В 1967 году она была лицензирована, и началась массовая вакцинация. Заболеваемость стала быстро снижаться (рис. 6), достигнув к 1999 году показателя 0,1 на 100 000 населения [12].
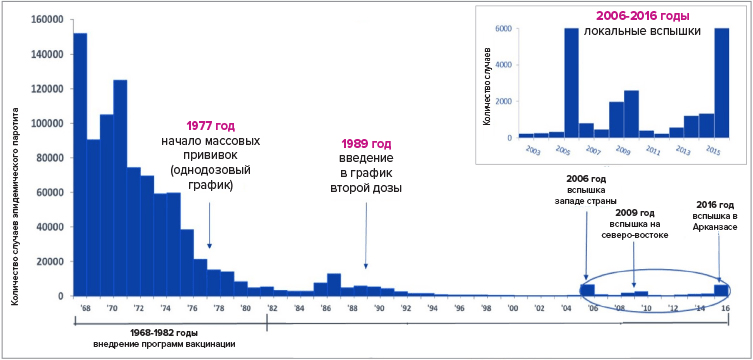
Рисунок 6. Заболеваемость эпидемическим паротитом в США до и после введения вакцины (1968–2016 годы). За 30 лет она снизилась на 99% — при том, что до начала массовых прививок ежегодно наблюдался 50–251 случай на 100 000 населения.
[12], адаптация графика автора статьи
В 1970 году эпидемический паротит объединили в комплексную вакцину вместе с корью и краснухой (ее разработкой также занимался Морис Хиллеман). Это оказалось удачным решением, так как иммунный ответ на эти возбудители вырабатывается независимо, не влияя на соседние компоненты. Кроме того, комплексные вакцины помогают защитить ребенка сразу от нескольких инфекций, повышают к ним уровень коллективного иммунитета, при этом снижают количество уколов и вспомогательных веществ, а также уменьшают уровень стресса.
Советские ученые тоже не стояли в стороне: в 1954 году под руководством академика Анатолия Алексеевича Смородинцева была разработана живая вакцина против свинки с вакцинным штаммом СК, однако массово ее не использовали. В 1965 году в Ленинградском НИИ им. Пастера появилась новая разработка Смородинцева — вакцинный штамм Ленинград-3, который после длительной доработки стал основой советской противопаротитной вакцины [13].
О других работах этого выдающегося советского ученого читайте в статьях «Унесенные корью: корь у взрослых — это опасно?» [14] и «Птичий грипп: самая страшная пандемия» [15].
Вакцины и вакцинные штаммы
Чаще всего паротит прививают с помощью комбинированной вакцины вместе с краснухой и корью, однако в нашей стране также доступна двухвалентная корь–паротит, а в редких случаях — моновакцина (в основном ее применяют для защиты контактных во время вспышек). График вакцинации такой же, как и у кори: две дозы в возрасте 1 года и 6 лет (это требования Российского календаря прививок — в других странах придерживаются менее длинных интервалов). Хотя в мире существуют разные вакцины против эпидемического паротита, защищают они примерно одинаково — в среднем 80–94% привитых [6]. Тем не менее у них существуют небольшие различия в побочных эффектах, а также в используемых вакцинных штаммах:
-
самый распространенный — Джерил Линн (Jeryl Lynn) — штамм, который получил Морис Хиллеман. Защищает от развития симптоматики не менее 86% привитых полным курсом из двух доз [4];
-
штамм RIT 4385, который используют в европейских вакцинах. Его эффективность сравнима с американским аналогом;
-
штамм Ленинград-3 — достижение советских ученых (в отличие от других штаммов, его культивируют в культуре клеток японских перепелов). Обладает иммуногенностью в 97%, в редких случаях может стать причиной заражения восприимчивых контактных [16];
-
«родственник» Ленинград-3 — штамм Ленинград–Загреб, который был получен в Хорватии; эффективность сравнима с российским аналогом;
-
штамм S79 применяют в Китае; сравнительных данных с другими вакцинами нет;
-
штамм Urabe AM9 использовали в Японии, Индии, Бельгии, Франции и Италии. Сейчас он снят с производства, хотя, возможно, защищал лучше Jeryl Lynn [4];
-
редкие вакцинные штаммы: Rubini, Hoshino, Torii, Miyahara и NKM-46. Их защитные свойства сопоставимы с Urabe AM9 [17].
По данным ВОЗ, противопаротитные вакцины вызывают в основном легкие реакции [18]:
-
болезненность в месте инъекции — 17–30 случаев/100 доз;
-
воспаление околоушных слюнных желез, лихорадку и легкое покраснение зева — 1–2/100 доз.
Для профилактики заболеваемости паротитом в нашей стране существует комбинированная тривакцина «Вактривир», разработанная НПО «Микроген». Для ее производства используют ослабленный вакцинный штамм вируса эпидемического паротита Ленинград-3, а также штаммы вируса кори Ленинград-16 и краснухи RA 27/3. Безопасность, эффективность и хорошая переносимость этого препарата были подтверждены в ходе нескольких исследований, в том числе сравнительного рандомизированного контролируемого клинического исследования с участием недоношенных детей.
По результатам введения вакцины у участников не было выявлено отклонений от физиологической нормы в показателях лабораторных анализов, а также в уровнях иммуноглобулинов IgA, IgM, IgG и IgE в динамике. В поствакцинальном периоде не отмечено нежелательных побочных реакций.
В дальнейшем, в ретроспективном анализе, была дополнительно проведена оценка эпидемиологических показателей заболеваемости корью, краснухой и паротитом среди участников исследования. В течение двухлетнего наблюдения среди них не было выявлено ни одного случая инфекций.
Редкие побочные эффекты [18]:
-
аллергические реакции;
-
глухота (описано всего несколько случаев);
-
асептический менингит (несмотря на страшное название, он обычно протекает мягко и не оставляет каких-либо серьезных последствий для здоровья). Зафиксированы случаи у привитых вакцинами на основе штаммов Ленинград-3, (20–100/100 000 доз), Ленинград–Загреб (20–90/100 000 доз) и Urabe AM9 (до 100/100 000 доз); частота для штамма Jeryl Linn — менее 1 случая на 1 млн доз.
Как победить свинку
Хотя эпидемический паротит — не корь и редко попадает в новости, заболеваемость им растет как в России, так и в других странах. Происходит это по нескольким причинам. Во-первых, сказываются отказы от прививок (рис. 9а). Так, в начале 2025 года в Кемеровской области заболело 34 человека, все — прихожане евангелисткой Церкви христиан-баптистов, которые не прививают детей. Во-вторых, влияет количество сделанных доз: несмотря на высокую защиту, через 10–12 лет после однократной вакцинации антитела определяются у 78–66% привитых. Это довольно-таки распространенная история, особенно после ковидных карантинов, когда у многих детей был прерван график вакцинации, а некоторые его так и не возобновили. Кроме того, неизвестна длительность защиты прививок. Математическое моделирование показывает, что в среднем курс из двух доз вакцины должен защищать около 27 лет [22]. Косвенно это подтверждают увеличившиеся случаи заболевания среди взрослых (рис. 9а и 9б).
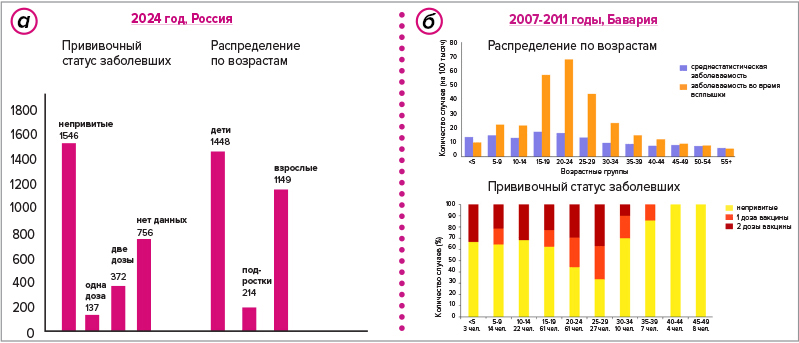
Рисунок 9. Статистика по заболеваемости эпидемическим паротитом в России (а) и Германии (б). а. Заболеваемость свинкой в России в 2024 году и прививочный статус заболевших. Самая высокая заболеваемость отмечалась в Ростовском региональном центре: 1314 непривитых, 115 привитых одной дозой, 326 — двумя дозами , 724 человека с неизвестным статусом. б. Сверху: распределение по возрастам пациентов с эпидемическим паротитом в Баварии в 2007–11 годах (оранжевые столбцы отражают ситуацию во время вспышки). Снизу: прививочный статус зараженных.
Разница в этих показателях объясняется тем, что привитых полным курсом из двух доз значительно больше, чем тех, у кого всего одна прививка, поэтому важно не количество заболевших привитых, а риск симптоматического заболевания: у непривитых и привитых одной дозой он значительно выше.
Несмотря на то, что свинка не самая тяжелая болезнь, если мы хотим, чтобы дети ею не болели, необходимо увеличить количество полностью привитых детей, информировать о прививках взрослых и отслеживать непривитых или частично привитых людей хотя бы в возрастной группе 25–55 лет. Также было бы неплохо ввести дополнительную дозу тривакцины корь–краснуха–паротит для студентов. Учитывая участившиеся вспышки кори в университетах, это будет актуальной мерой для обеих инфекций.
Литература
- Эпидемический паротит. Эпидемиология и профилактика / Хасанова И.К., Шафеев М.Ш., Зорина Л.М., и др. Казань, 2002. — 27 с.;
- Гепатит B: запутанная история от динозавров до наших дней;
- Эпидемический паротит. Современные представления о возбудителе, клиника, диагностика, профилактика / А.П. Агафонов. Новосибирск, 2007. — 82 с.;
- Вакцины против паротита. (2024). Всемирная организация здравоохранения;
- Defendi G.L. (2025). Mumps. Medscape;
- Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine-Preventable Diseases (14th Edition). ed. by Hall E., Wodi A.P., Hamborsky J., et al. Washington, D.C.: Public Health Foundation, 2021. P. 225–238;
- Постовит В. (1998). Эпидемический паротит. Медицинская газета. 6, 8–9;
- Нил Федорович Филатов. (2025). ФБУЗ «Центр гигиенического образования населения» Роспотребнадзора;
- Matthew P. Romaniello. (2025). ‘An epidemic disease of a very singular nature’: evolving knowledge of the mumps in the eighteenth century. Notes Rec.;
- Gardner E. (2018). Tracing the story of mumps: a timeline. Pharmaceutical Technology;
- C. D. Johnson. (1934). An investigation of the etiology of mumps. Journal of Experimental Medicine. 59, 1-19;
- Fernandes P. (2017). Recognizing and Managing Mumps in Adults. County of Los Angeles Department of Public Health;
- Контарова Е.О., Юминова Н.В., Борисова Т.К., Зверев В.В. Современное состояние вакцинопрофилактики эпидемического паротита. Инфекция и иммунитет 1, 77–80;
- Унесенные корью: корь у взрослых — это опасно?;
- Птичий грипп: самая страшная пандемия;
- A. Atrasheuskaya, A. Neverov, S. Rubin, G. Ignatyev. (2006). Horizontal transmission of the Leningrad-3 live attenuated mumps vaccine virus. Vaccine. 24, 1530-1536;
- Вакцины против эпидемического паротита. (2007). Всемирная организация здравоохранения;
- Information sheet observed rate of vaccine reactions measles, mumps and rubella vaccines. (2014). Всемирная Организация Здравоохранения;
- О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2019 году: Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2020. — 299 с.;
- О состоянии санитарно-эпидемиологического благополучия населения в городе Москве в 2022 году: Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2023. — 230 с.;
- Заболеваемость корью, краснухой и эпидемическим паротитом в России за 2024 год (по региональным центрам) информационный бюллетень №42. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека ФБУН «Московский научно-исследовательский институт эпидемиологии и микробиологии им. Г.Н. Габричевского» Роспотребнадзора Национальный научно-методический центр по надзору за корью и краснухой, 2025. — 58 с.;
- Joseph A. Lewnard, Yonatan H. Grad. (2018). Vaccine waning and mumps re-emergence in the United States. Sci. Transl. Med. 10;
- A Takla, O Wichmann, C Klinc, W Hautmann, T Rieck, J Koch. (2013). Mumps epidemiology in Germany 2007-11. Eurosurveillance. 18.
Комментарии
Раньше здесь был блок с комментариями. Но потом сервис Disqus, на котором они работали и за который мы платили, перестал открываться из РФ.
Когда появится возможность, мы вернём комментарии уже на внутреннем движке, а чтобы это произошло быстрее —
Оставьте донат 💚






