Коклюш: теперь и у взрослых. Почему эта болезнь возвращается
04 апреля 2025
Коклюш: теперь и у взрослых. Почему эта болезнь возвращается
- 2575
- 6
- 0
Мать с пятью детьми на пороге клиники, в которой лечили больных коклюшем, Торонто, 1930-е годы. В центре: желтый карантинный плакат, который вывешивали в очаге инфекции, 1920-е годы, США.
коллаж автора статьи по Connaught Fund @ University of Toronto и Smithsonian International museum of American history
-
Автор
-
Редакторы
-
Иллюстратор
«Это просто чудовищно! Вы никогда не можете быть уверенными, что ребенок переживет очередной приступ. Он задыхается, синеет, не справляется с кашлем, и создается впечатление, будто умирает прямо у вас на руках.» Эти безрадостные воспоминания одного из сотрудников Института Пастера французского города Лилль относятся к коклюшу — типичной детской инфекции, которой когда-то болел практический каждый ребенок. Во многом он похож на предыдущих героев цикла «История одной эпидемии» — корь, оспу и дифтерию. Однако примечателен тем, что его основной симптом — судорожный кашель — может длиться месяцами! Раньше коклюш считали одной из самых страшных болезней для младенцев. Не изменилось это и по сей день.
История одной эпидемии
«Забытые» инфекции: оспа, корь, туберкулез, чума, холера, бешенство… Читая или мимолетно слыша о них, мы вряд ли задумываемся, насколько они опасны. Хотя не так давно одно только слово «испанка» или «полиомиелит» заставляло людей в панике бежать друг от друга! При этом упоминание оспы, наоборот, было приглашением в дом больного на «вечеринку». Зачем же тогда понадобилось ее ликвидировать? И, кстати, может быть ужасы о болезнях несколько преувеличены, и нет большой необходимости бороться с ними с помощью вакцинации? Об этом мы рассказывали в партнерском спецпроекте «Вакцинация», а в статьях этого цикла давайте вернемся в прошлое, чтобы узнать, «из какого сора» рождалась современная медицина и профилактика болезней.

Партнер спецпроекта — «Национальная иммунобиологическая компания», фармацевтический холдинг, созданный госкорпорацией Ростех в 2013 году с целью развития производства важных для национальной безопасности иммунобиологических лекарственных препаратов.
Вероятно, коклюш древнее, чем первые упоминания о нем в письменных источниках. Известный китайский врач Чао Юаньфан, живший 1400 лет назад, описывал похожую болезнь, которую называл «стодневным кашлем» [1]. Впрочем, долгое время у коклюша не было общепринятого названия, поэтому выяснить подробности уже невозможно. Историки полагают, что эпидемии этой болезни начались в Персии, а затем в XV веке перекинулись на Европу. Во французских архивах сохранились записи от марта 1413 года, в которых упоминается, что слушание некоего дела было отменено в связи с la coqueluche (коклюш) у адвоката. Его дальнейшая судьба неизвестна: в те времена летальность от этой болезни была высокой как среди детей, так и взрослых.
В 1578 году, во время эпидемии в Париже, французский медик и декан Парижского университета Гийомом де Байо подробно описал симптомы коклюша, назвав его tussis quinta (причудливый кашель): «Легкие настолько раздражены каждой попыткой изгнать то, что причиняет беспокойство, что воздух в них не может ни попасть, ни с легкостью выйти снова. Видно, как пациент захлебывается и, как будто удушаемый, останавливает дыхание в середине горла» [2]. Была ли это та самая болезнь, которую в простонародье нарекли la coqueluche, не ясно, потому что во Франции так называли не только заболевание с приступообразным кашлем (тогда название можно интерпретировать как «крик петуха»), но и таинственный недуг с насморком, головными болями, ломотой в теле и диареей [3]. Причина, по которой такие разные симптомы обозначали одним и тем же словом, созвучным coquelucheon («головной убор», «капюшон»), вероятно, связана с распространенной среди больных модой носить плащи с капюшонами для защиты от сквозняков. Любопытно, что в XVII веке значение слова coqueluche кардинально изменилось и стало обозначать «всеобщий любимчик», но это уже другая история.
Скорее всего, речь идет о так называемой английской потливой горячке (sudor anglicus), бушевавшей в Европе наравне с коклюшем в XV–XVI веках.
С 1679 года коклюш стали называть pertussis (сильный кашель), но простонародное французское coqueluche было настолько распространено, что вместе с заморскими гувернерами «осело» в России. В 1784 году российский ученый Нестор Амбодик-Максимович, один из основоположников акушерской и педиатрической школ в Российской империи, сделал первое описание этой болезни на русском языке. В то время это была уже распространенная изнуряющая детская инфекция с высокой смертностью. И пусть коклюшу не отводится в литературе столько же места, сколько туберкулезу и дифтерии, сохранились красноречивые описания картины болезни глазами родителей:
На стене висела длинная бумажка. Против чисел месяца стояли палочки неровными заборчиками. Палочками я отмечала каждый приступ кашля, чтобы знать — сколько их было за день. Заборчики делались все длиннее, а Сережа худел и бледнел. Коклюш мучил его уже месяц и не успокаивался. Надо было питать Сережу как можно лучше, но питание все выходило обратно при кашле.
Лекарства не помогали (…) Ночью припадки были так же часты, как и днем. Сегодняшний день обещал плохую ночь (…) Я начала молиться Божией Матери. Я читала один за одним каноны и акафисты из своего молитвенника и роняла слезы на книгу. Я думала о Сережином отце, который так далеко. Неужели ему не суждено больше увидеть своего первенца?
Прочитав все, что было в моем молитвеннике, я посмотрела на часы. Было уже больше двенадцати. Припадка еще не было. Я начала читать сначала с вдруг проснувшейся надеждой. Один час. Два часа. Припадка не было (…) В 4 часа утра я подошла к Сереже. Он спал спокойно. На душе у меня тоже было спокойно. Я не могла больше молиться. Я легла на свой диванчик и уснула. Через час меня разбудил испуганный крик. Но припадок уже не был так силен. Болезнь начала уступать.
Причудливый кашель
Коклюш — бактериальная инфекция. Впервые его возбудителя увидел и описал немецкий бактериолог Карл Бургер в 1883 году, а с 1900 года с ним активно работали Жюль Борде и Октав Жангу из Института Пастера в Брюсселе (рис. 2). В 1906 году они сумели вырастить коклюшные палочки на специальной питательной среде и доказать их связь с болезнью (материал для исследования ученые брали у собственных детей, в том числе у пятимесячной дочери Борде). Роль этой бактерии в развитии коклюша была окончательно подтверждена в 1916 году при помощи серологического исследования динамики накопления специфических антител в крови больных.
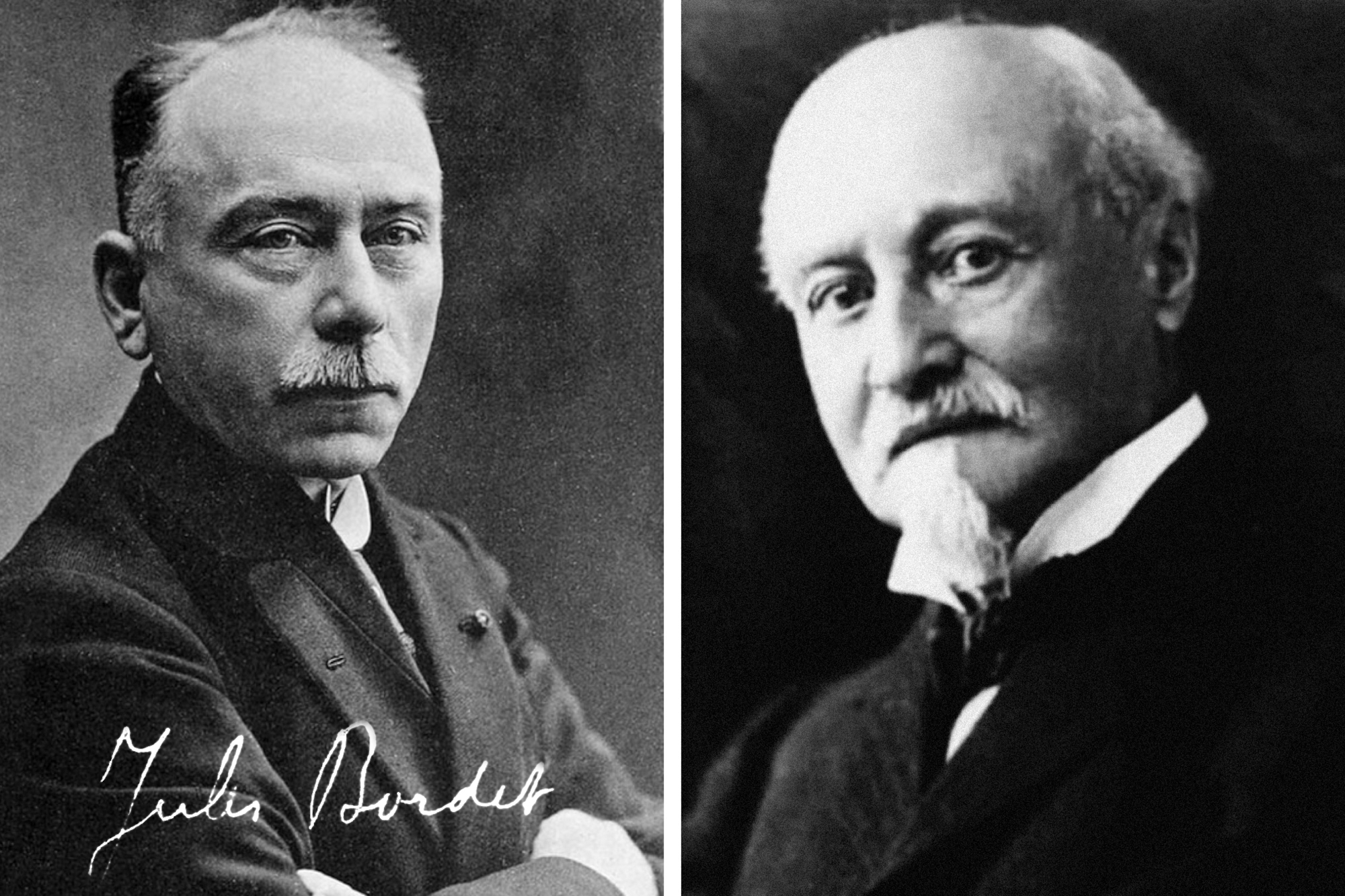
Рисунок 2. Первооткрыватели коклюшной палочки. Жюль Борде (слева) — бельгийский иммунолог и бактериолог, директор Института Пастера (1903–40), лауреат Нобелевской премии по медицине 1919 года за исследования в области работы иммунитета; и его коллега (а также свояк) Октав Жангу (справа). Они вместе работали над изоляцией коклюшной бактерии и реакциями связывания комплемента.
В честь первооткрывателей возбудитель назвали «бактерией Борде–Жангу», однако позже сократили до Bordetella pertussis, увековечив таким образом имя лауреата Нобелевской премии по медицине 1919 года Жюля Борде. Тем не менее Октав Жангу внес большой вклад не только в исследование, но и в профилактику коклюша: в 1912 году он разработал первую вакцину из инактивированных (убитых) бактерий.
Благодаря публикации метода культивации возбудителя, которую применяли Борде и Жангу, некоторым ученым тоже удалось разработать собственные вакцины: в 1913 году такой препарат появился в институте Пастера в Турине, в 1914 году — в государственном Институте сывороток в Копенгагене [8]. Массово их не применяли, но использовали по обе стороны океана не только для профилактики, но и для лечения болезни. Впрочем, их эффективность была слабой.
Несмотря на прогресс в изучении коклюша и появление вакцин, оставалось две основных проблемы:
-
не было глубокого понимания роли бактерии в развитии болезни;
-
первые вакцины не показывали высокой эффективности, зато при более-менее массовом использовании на них стали наблюдаться реакции (в том числе и две смертельные в 1933 году).
Механизм инфицирования B. pertussis и развития коклюшных симптомов до сих пор до конца не изучен: у бактерии есть множество способов причинить вред человеку. Пусть эти микроорганизмы не проникают в кровоток, зато они выделяют токсины, которые убивают клетки и нарушают их работу, а также подавляют иммунитет (подробнее о коклюшных токсинах читайте в статье спецпроекта «Вакцинация» «Коклюш: кашель, который убивает» [9]). И даже после гибели бактерии продолжают отравлять организм (рис. 3)!
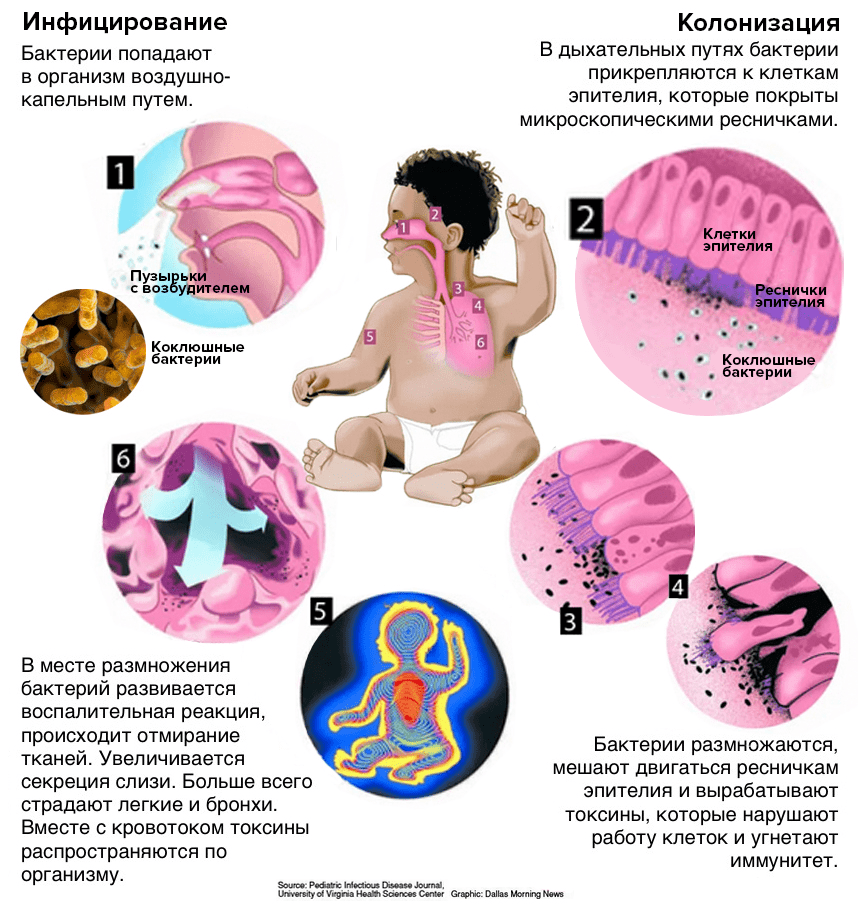
Рисунок 3. Развитие болезни: от заражения B. Pertussis до воспалительных процессов в легких. Коклюш передается воздушно-капельным путем. К нему восприимчивы люди любого возраста, особенно маленькие дети. Симптоматика коклюша может длиться месяцами, потому что токсины, которые выделяет его возбудитель, в течение длительного времени продолжают негативно воздействовать на организм.
инфографика автора статьи по InForum
Причудливое лечение
После появления антибиотиков с бактериальными инфекциями должно было быть покончено. Однако этого не произошло. И проблема тут не только в устойчивости бактерий к медикаментам. За миллионы лет колонизации живых организмов, они «научились» действовать тонко и слаженно: быстро делиться, «передавать» друг другу информацию, «прятаться» в укромных уголках, выделять токсины.
Коклюш не всегда лечат с помощью антибиотиков, хотя иногда они бывают необходимы. Проблема в том, что лекарства наиболее эффективны только на начальном этапе болезни, когда она больше похожа на обычную простуду. На самой тяжелой, второй, стадии (через 4–6 недель после дебюта симптоматики — рис. 1), большого смысла в таблетках нет: бактерии погибают сами по себе, а причиной кашля становятся эндотоксины, на которые лекарства не действуют. При этом антибиотики негативно сказываются на микрофлоре, что снижает защитные функции организма. В некоторых странах антимикробную терапию применяют для профилактики близкого окружения больного, но, во-первых, неизвестно насколько она эффективна; во-вторых, данная мера не имеет четких рекомендаций в России. Также существует практика экстренной вакцинации контактных, но в нашей стране предусмотрен только иммуноглобулин непривитым детям до года.
В настоящее время в тяжелых случаях болезни чаще всего используют кислородную терапию и глюкокортикоиды, которые оказывают иммунорегулирующее действие и снижают воспалительную реакцию. Впрочем, современные лекарства появились сравнительно недавно, а до этого коклюш тоже надо было как-то лечить, поэтому в ход шли разные, в том числе необычные, методы.
Лекари, жившие 300–400 лет назад, могли предложить большой арсенал из ритуалов, пиявок, хинина, трав, бальзамов и настоек (рис. 4), которые вряд ли сильно сокращали сроки болезни. В XIX веке к ним добавились более интересные средства: специальные лампы (рис. 4), в которые наливали крезолен (жидкость с резким запахом, получаемая из каменноугольной смолы) и подогревали, чтобы он испарялся. Считалось, что у этой процедуры ярко выраженное антисептическое действие. Эти лампы были очень популярны: их производили вплоть до конца 1950-х годов!

Рисунок 4. Средства, применявшиеся для лечения коклюша. Слева направо: сульфат хинина (1882 год, Keasbey & Mattison Company), который использовали для лечения малярии, желтой лихорадки, коклюша, ревматизма, тифа, оспы, дифтерии, всевозможных пневмоний и других болезней. Вазо-крезоленовая лампа для лечения коклюша (1910). Крезолен наливали в верхнюю чашу, подогревали керосином, благодаря чему он начинал медленно испаряться. На упаковке написано, что его пары обладают антисептическими свойствами и благотворно влияют на воспаленные легкие. Масло для растирания Moyer’s Oil of Gladness (1905 год) — популярное чудо-средство от боли в горле, кашля, простуды, крупа, коклюша, ран, ушибов и даже растяжений связок!
коллаж автора статьи по материалам Смитсоновского национального музея американской истории
Массовая заболеваемость коклюшем, высокая смертность и отсутствие по-настоящему эффективных лекарств заставляли врачей искать новые, более действенные, методы. В первой половине ХХ века для купирования кашля пытались использовать даже барокамеры! Среди врачей разлетелась весть, что в 1927 году пилот из Страсбурга взял в полет сына с сильным коклюшным кашлем. Причина столь необычного поступка навсегда останется тайной, однако известно, что ребенок перестал кашлять в течение трех дней после приземления.
В 1941 году только в Англии и Уэльсе заболело более 180 тысяч человек, смертность оценивается в 57 человек на 1 млн населения.
Подробности об этом чудесном исцелении передавали из уст в уста, и европейские врачи стали использовать этот «метод» на 5–6 неделе болезни. Самое интересное, что они находили его эффективным! Единственной проблемой, кроме нехватки летательных аппаратов, был холод в дирижаблях, поэтому предпочитали использовать закрытые салоны, самолеты или декомпрессионные камеры (рис. 5).
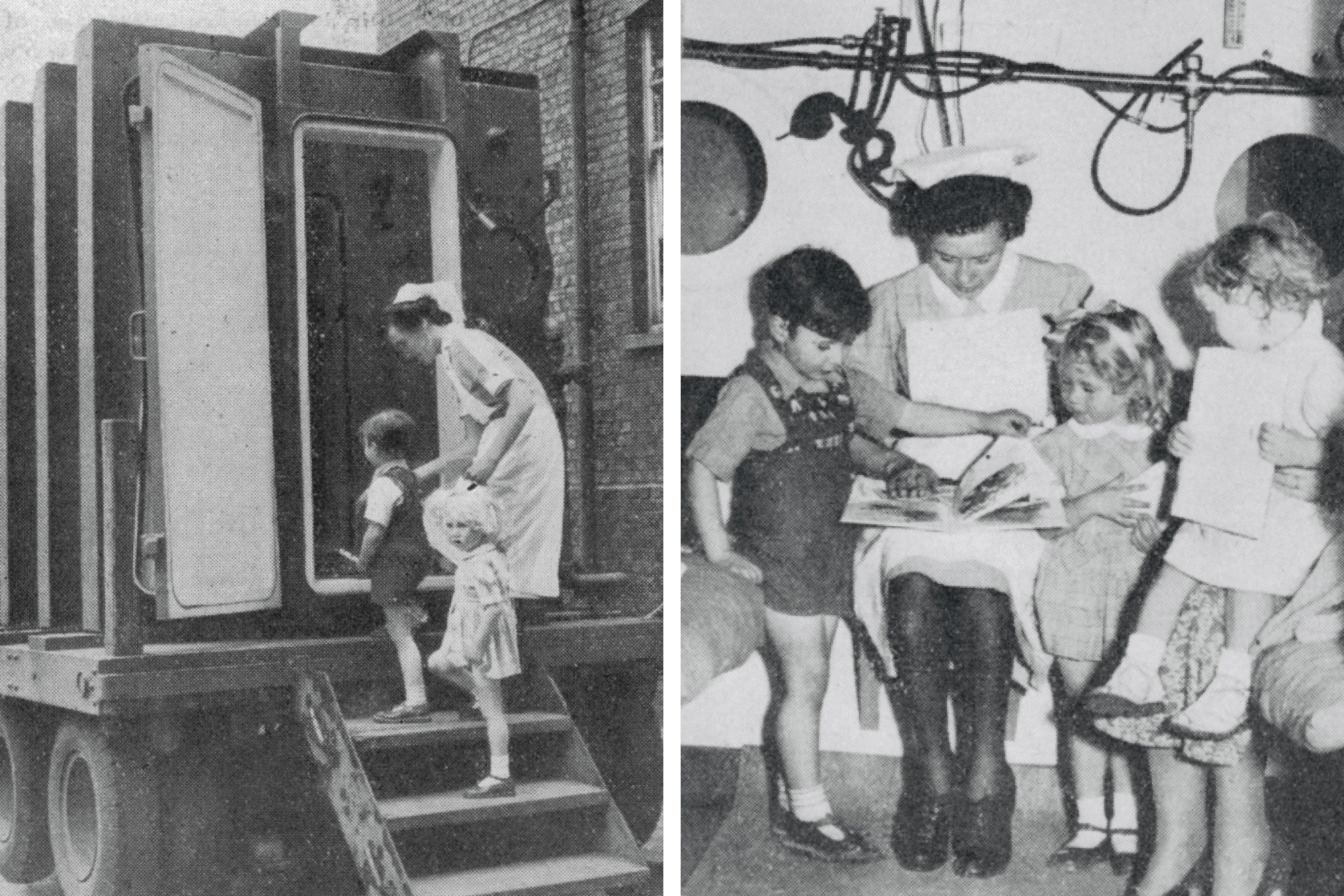
Рисунок 5. Для лечения коклюша использовали даже… декомпрессионные камеры! Обратите внимание на окна для наблюдателей, телефон, термометр и кислородные маски.
коллаж автора статьи по [10]
Таким образом к 1945 году удалось «пролечить» около 3000 пациентов. И хотя приемлемого объяснения механизма такого «лечения» не было, результаты вдохновляли: полностью избавились от симптомов 30% больных, еще у 30% наступило значительное улучшение, однако оставались несчастные 40%, у которых состояние не изменилось в течение недели после процедуры [8]. Этот необычный метод использовали вплоть до 1950-х годов (хотя не исключено, что он просуществовал дольше и использовался гораздо шире, в том числе в нашей стране).
Три болезни — один укол
Первые противококлюшные вакцины появились в самом начале ХХ века, использовали их хаотично и без сравнительных исследований, а потому точных данных об эффективности нет — известно лишь, что они не сильно влияли на заболеваемость. В начале 1930-х годов ученые выяснили, что чем дольше коклюшные бактерии находятся в питательный среде, тем ниже их иммуногенные свойства, поэтому для вакцин подходят только свежевыделенные микроорганизмы, которые, однако, токсичны. По этой причине их нельзя использовать в неизменном виде — необходимо лишить патогенных свойств и возможности к размножению с помощью инактивации (обработка карболовой кислотой, формальдегидом или нагреванием). Такие препараты с цельными инактивированными микробными клетками называют цельноклеточными. Они хорошо предотвращают заболеваемость, однако содержат более 3000 разных белков, поэтому на их введение нередко бывают реакции (подробнее о реактогенности противококлюшных вакцин читайте в разделе «Оправдание АКДС»).
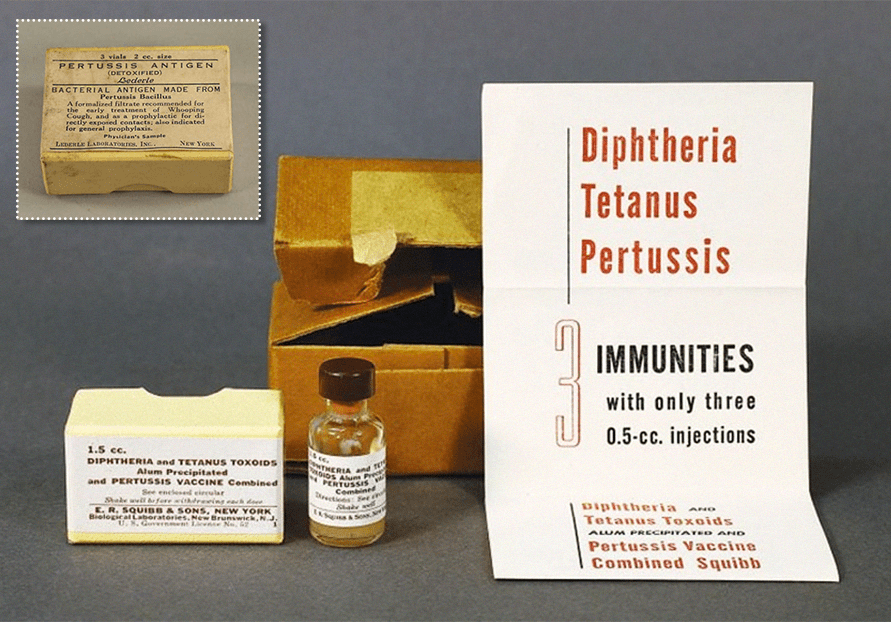
Первая цельноклеточная вакцина, которая прошла клинические исследования, появилась в США в годы Великой Депрессии. Ее разработали бактериологи Перл Кендрик и Грейс Элдейринг (рис. 7). Экспертиза продолжалась три года (1934–37). В ходе работы сравнивали две группы детей: привитых и непривитых (контроль). Результаты перепроверили в независимом исследовании, после чего вакцину лицензировали и стали массово использовать в начале 1940-х годов. В 1948 году команде Перл Кендрик удалось получить первую комбинированную трехкомпонентную вакцину, защищающую от коклюша, столбняка и дифтерии (рис. 6А) — АКДС (DPT, DTwP). Таким образом заболеваемость в США стала быстро снижаться (рис. 6Б), в то время как в Европе врачи все еще продолжали лечить коклюш с помощью декомпрессионных камер!
Коклюш в СССР
До начала 1960-х годов заболеваемость коклюшем в нашей стране (рис. 9) разительно колебалась от 45 до 500–575 случаев на 100 тысяч населения в годы наивысшего подъема (цикличность эпидемий этой болезни — 3–5 лет) [13]. Чаще всего болели маленькие дети. Очень тяжелая ситуация сложилась в годы Великой Отечественной Войны, однако после ее окончания легче не стало. Одним из самых удручающих был 1957 год, когда заболеваемость подскочила до 415 случаев на 100 000 населения.
В конце января закашлял и Федя. Отец Владимир поместил меня с ним в своем кабинете, а сам спал в детской. Только спать-то нам с ним почти не приходилось. Началось круглосуточное дежурство у кроватки Федюши. Он был настолько мал, что мог захлебнуться рвотой, вызванной кашлем. Понятовские приехали на своей машине, привезли крестнику знаменитого детского врача. Тот велел раздеть догола новорожденного, катал его по постели, внимательно смотрел, слушал. Младенец был полненький, как бочоночек, но, охладившись, залился кашлем. “Типичный коклюш!” — сказал врач, велел держать форточки открытыми день и ночь и почаще выносить ребенка на улицу. Но стояли сильные морозы, была опасность получить воспаление легких. Вообще же врачи считали, что коклюш у ребенка до года, да еще зимой — это смертельно.
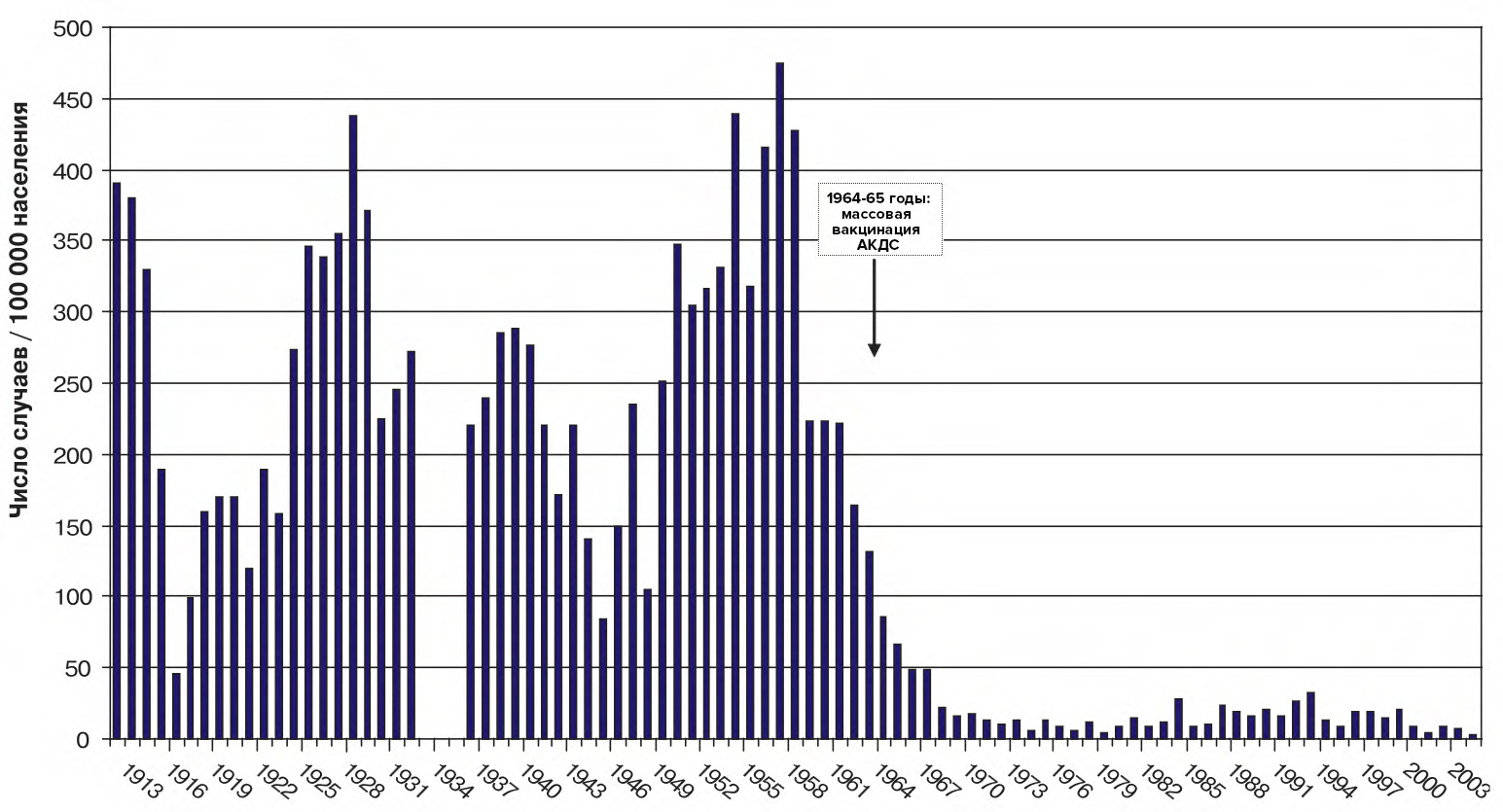
Рисунок 9. Заболеваемость коклюшем в России в 1913–2007 годах. Стрелкой показано начало массовой вакцинации.
данные Роспотребнадзора 2006 года [2]
Наиболее эффективным лечением в то время (кроме прогулок на свежем воздухе и постоянного проветривания) считалось хорошее питание, а также терапия сывороткой переболевших. Ее пытались использовать и для профилактики, однако эффективность этой меры не превышала 40% [2]. Необходимость в вакцине была колоссальная!
Несмотря на то, что коклюш начали прививать в 1957 году, вакцинация стала общедоступной только через несколько лет. Первую прививку вводили в возрасте 5–6 месяцев, вторую и третью делали с интервалом в 30–40 дней после предыдущей дозы; в два года и шесть лет полагались однократные ревакцинации.
В 1960 году в СССР появилась первая комбинированная вакцина против коклюша и дифтерии, с 1964 года начали применять трехкомпонентную АКДС. Всего за восемь лет после начала массовых прививок заболеваемость упала более чем в 50 раз [14], [15]!
Прививочная рулетка
Постепенно АКДС стали использовать повсеместно. Однако не успела заболеваемость стабилизироваться на минимальных уровнях, как произошло непредвиденное. Из-за повышенной реактогенности этой вакцины, на введение которой часто наблюдались значительные отеки, судороги, лихорадка и длительный плач, врачи начали ее опасаться.
Первым из медиков, открыто обвинившим прививки, стал известный британский невролог Джон Уилсон, который в октябре 1973 года выступил с докладом в лондонском Королевском медицинском обществе. Он считал, что из-за АКДС «пострадало» не менее 50 детей, 22 из которых стали умственно отсталыми и/или страдали эпилепсией. В совпадения он, конечно, не верил. Его коллеги сразу же отыскали в медицинской литературе несколько десятков подобных случаев, самые ранние из которых (со смертельным исходом) произошли в 1933 году.
Эти подробности быстро стали достоянием общественности и началось: «Смертельный укол во мраке неизвестности», «Стоит ли ходить на прививки» — пестрели заголовки британских газет. Врачи стали открыто советовать родителям избегать АКДС хотя бы у младенцев, «живущих в местах, где им обеспечен хороший материнский уход и медицинская помощь» [16].
К 1979 году количество привитых упало до критического 31%, и в Британии началась эпидемия коклюша (рис. 10). Заразились более 100 тысяч детей, из которых 5 тысячам потребовалась госпитализация; у 200 была тяжелая пневмония; у 86 — судороги. Количество погибших точно не известно: по официальным источникам умерло 48 детей [17], однако известный педиатр Пол Оффит приводит другие цифры — не менее 600 малышей [16].
«Биомолекула» делала обзор книги этого врача: «Пол Оффит: “Смертельно опасный выбор. Чем борьба с прививками грозит нам всем”. Рецензия» [18].
Широко распространено мнение, будто смертность от коклюша сильно снизилась еще до введения массовой вакцинации. Чтобы разобраться с этим статистическим казусом, необходимо рассматривать не только графики смертности, но и учитывать фактор рождаемости: ведь 100 умерших при населении в 1000 и 2000 человек будет различаться на графиках! Как именно и почему это происходит, читайте в статье «История о том, как простой обыватель пытался разобраться в мифах о коклюшной вакцине» [19].
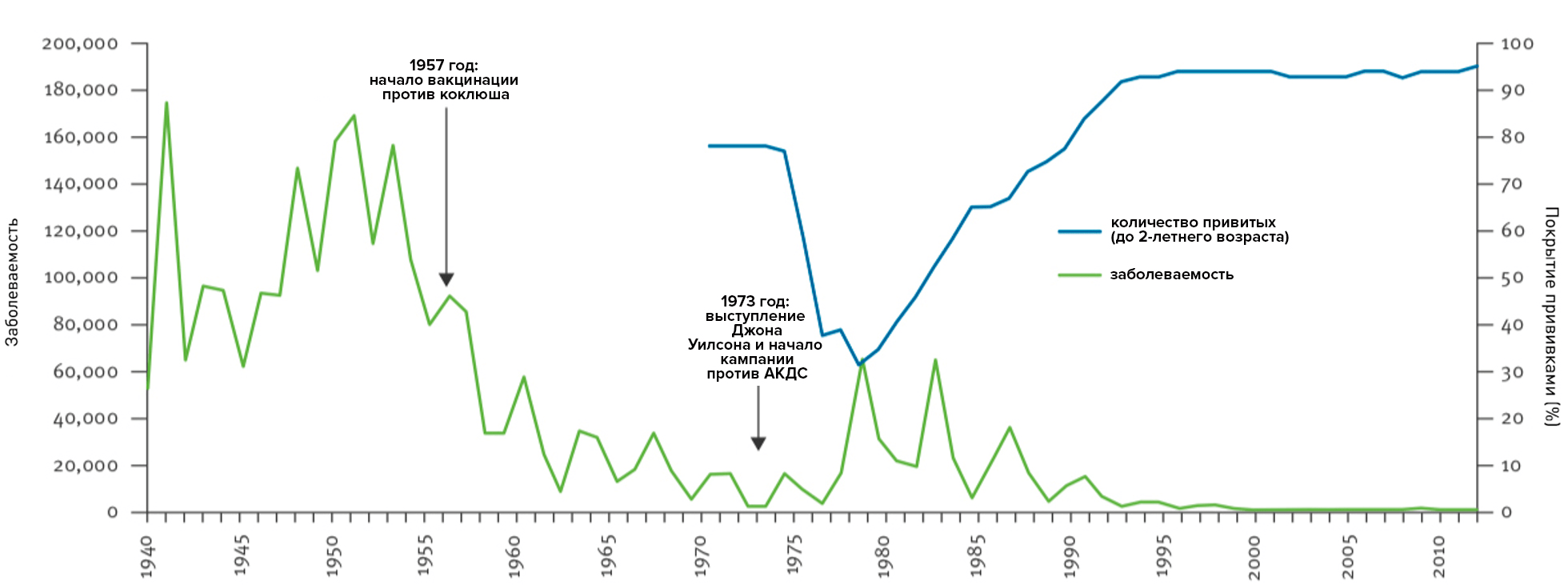
Рисунок 10. Заболеваемость коклюшем в Великобритании за 1940–2010 годы. На графике отчетливо видно, что в точке с максимумом по отказам от прививок наблюдался максимум по количеству заболевших. При этом влияние вакцинации на заболеваемость начинается не сразу, а только при достижении уровня, когда будет сформирован коллективный иммунитет (для коклюша это более 90% привитых детей).
график автора статьи по [20]
Оглушительный аккорд в этой истории поставил Дэвид Миллер и его исследование Pertussis immunization and serious acute neurological illness in children (1980 год) [21], основанное на заполненных врачами опросниках. Миллер и его команда пришли к выводу, что существует связь между АКДС и «необратимыми поражениями мозга у одного на 100 000 детей при трехкратной вакцинации» [16]. Родители запаниковали.
Прививочный страх очень быстро вышел за пределы Великобритании: в Японии была приостановлена программа вакцинации против коклюша, в Швеции АКДС заменили на дивакцину дифтерия–столбняк (АДС) на целых 17 лет. Естественно, заболеваемость взлетала, но, если это кого и беспокоило, то только лечащих врачей да родителей, детям которых не посчастливилось заболеть.
Однако дальше всех пошли в США: кроме широкого освещения в прессе, фильма Леи Томсон «Прививочная рулетка» и массовых отказов от прививок, в стране начались громкие судебные процессы. Истцы получали сотни тысяч долларов, ссылаясь в качестве доказательств на исследование Миллера. В ответ фармацевтическим компаниям пришлось поднять цену вакцины (за три года она возросла в 35 раз) и добиться страхования ответственности. Однако это не помогло: в 1984 году сумма требований по искам превысила сумму прибыли от продажи АКДС в 20 раз. Вакцину начали снимать с производства (также это коснулось вакцин против кори и полиомиелита: их производство не очень выгодно, поэтому компании избавлялись от проблемного «балласта»). Тогда в дело вмешалось правительство: в ноябре 1986 года был принят Национальный закон о компенсации пострадавшим от детских прививок (VICP). В него включили список вероятных осложнений после вакцинации, которые подлежат компенсации. Таким образом правительство сняло ответственность с врачей и производителей, а также организовало Систему регистрации побочного действия вакцин (VAERS).
В 1980-х годах появилось много научных работ, изучавших влияние АКДС на здоровье детей, однако они не смогли подтвердить сенсационные выводы Дэвида Миллера. Подобных публикаций было так много, что в 1989 году Британская педиатрическая ассоциация признала недоказанность связи между АКДС и «непоправимым вредом» здоровью части привитых. А несколькими месяцами ранее в Великобритании прошел судьбоносный для Дэвида Миллера и его исследования судебный процесс «Лавдей против Рентона и Wellcome Foundation Ltd», который поставил на нем большой и жирный крест.
Во время заседаний всплыла информация, что Миллер и его команда хотели обезопасить себя от критики и подозрений в сокрытии «свидетельств того, что вакцина против коклюша вызывает неврологические расстройства» [16]. Они были предвзяты и инструктировали врачей-участников так, чтобы в отчетах «риск скорее преувеличивался, чем преуменьшался» [16]. Кроме того, публикация выводов их работы произошла до того момента, как были проанализированы все отобранные случаи, то есть они были сделаны на основании неполных данных. Таким образом были получены одни из самых сенсационных результатов в отношении «вреда» прививок. Более масштабные махинации, пожалуй, были только в отношении противокоревых вакцин и риска РАС.
Оправдание АКДС
В 1990 году Джеральд Голден, американский педиатр и глава одной из кафедр Научного центра здоровья Университета Теннесси, изучив публикации по противококлюшной вакцинации, пришел к выводу, что неврологические нарушения не являются следствием прививок, а лишь совпадают с ними во времени. Его поддержали и другие ученые: временнáя связь между иммунизацией и развитием той или иной симптоматики не может являться неоспоримым доказательством — многие неврологические нарушения, в том числе эпилепсия, обычно стартуют на первом году жизни — тогда же, когда детям прививают несколько доз АКДС.
Чтобы по-настоящему «обвинить» вакцину, нужно было не только найти подтверждение ее пагубного влияния, но и описать его механизм. Однако таких доказательств не было, хотя их искали с помощью ЭЭГ, патологоанатомических экспертиз, сравнения сотен тысяч привитых АКДС и АДС (вакцина без коклюшного компонента). К середине 1990-х годов была проделана огромная работа, следствием которой стало исключение судорожных расстройств после АКДС из списка компенсаций в США. В 2001 году было окончательно доказано, что судороги после вакцинации на фоне высокой температуры не связаны с долгосрочными неблагоприятными последствиями для здоровья: во время лихорадки они встречаются примерно у 5% детей независимо от прививок [16]. Это генетически обусловленная реакция, которую может вызвать любой инфекционный агент [22].
За годы разбирательств репутация АКДС была основательно подорвана. Пока в США и Великобритании шли судебные процессы, в других странах пытались найти практическое решение — разработать вакцину, которая бы не вызывала вопросов о безопасности. Такой препарат появился в 1981 году в Японии. Это была вакцина нового поколения, в которую входило не 3000 белков, а только коклюшный токсин и белки оболочки (филаментозный гемагглютинин, пертактин и фимбриальные белки). Так как в ней не было цельных микробных клеток, ее стали называть бесклеточной или ацеллюлярной (АаКДС). В отношении безопасности она разительно отличалась от АКДС: если цельноклеточная вызывает 8–60 эпизодов фебрильных судорог на 100 000 привитых доз, то бесклеточная — меньше 1 случая на такое же количество прививок [28]. Более того, бесклеточные вакцины можно прививать не только детям, но и взрослым. В итоге противококлюшная вакцинация перестала пугать родителей, потому что большинство детей стало переносить ее незаметно.
Слабое звено
Несмотря на высокую безопасность, у бесклеточных вакцин есть большой недостаток: они хуже защищают от заражения (привитый может не иметь ярко выраженных симптомов, но при этом быть заразным для окружающих). К тому же длительность их защиты обычно короче, чем у цельноклеточных — около пяти лет [29]. Эти обстоятельства влияют на заболеваемость, но важно учитывать и то, что в нашей стране в отношении этих прививок много медицинских отводов (часто безосновательных).
Иммунный ответ на АКДС близок к ответу на естественную инфекцию: пока в СССР массово использовали эту вакцину, заболеваемость была на низком уровне (рис. 11). Когда же в 1990-х годах начались повальные отказы от прививок, и в практику ввели бесклеточные вакцины («Пентаксим», «Инфанрикс»), результат не заставил себя долго ждать: 1993 год поставил абсолютный рекорд по размаху инфекции (рис. 12).
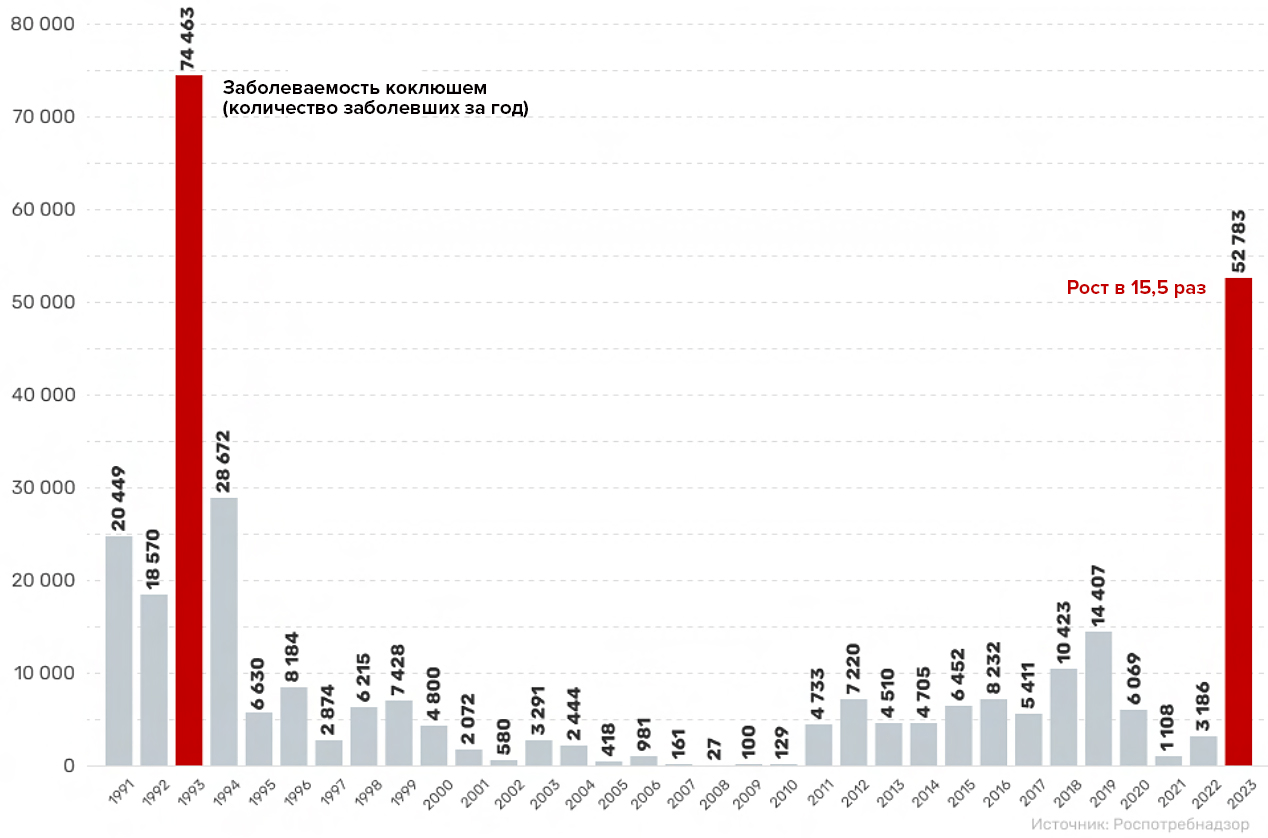
Рисунок 12. Заболеваемость коклюшем в России в 1991–2023 годах. На сегодняшний день наивысший уровень заболеваемости наблюдался в 1993 году из-за большого количества непривитых детей. Его почти «догнал» 2023 год, однако важно учитывать, что за последнее десятилетие улучшились методы диагностики коклюша, а также настороженность врачей в отношении этой болезни. По этой причине сейчас выявляют больше случаев, часть из которых ранее отнесли бы к бронхиту.
МедВестник по данным Роспотребнадзора и [25]
Подобная картина наблюдается не только в России, но и в других странах, где используют бесклеточные вакцины. Выше я приводила график по США (рис. 6Б), который во многом повторяет график заболеваемости в нашей стране (рис. 12). Исследования показывают, что большинство заболевших с подтвержденным коклюшем в ЕС являются не детьми, а подростками старше 15 лет и взрослыми (рис. 13) [30]. Для них характерны более мягкие симптомы, которые затрудняют диагностику: многие взрослые с длительным кашлем не подозревают, что больны коклюшем, пока не заразят маленького ребенка.
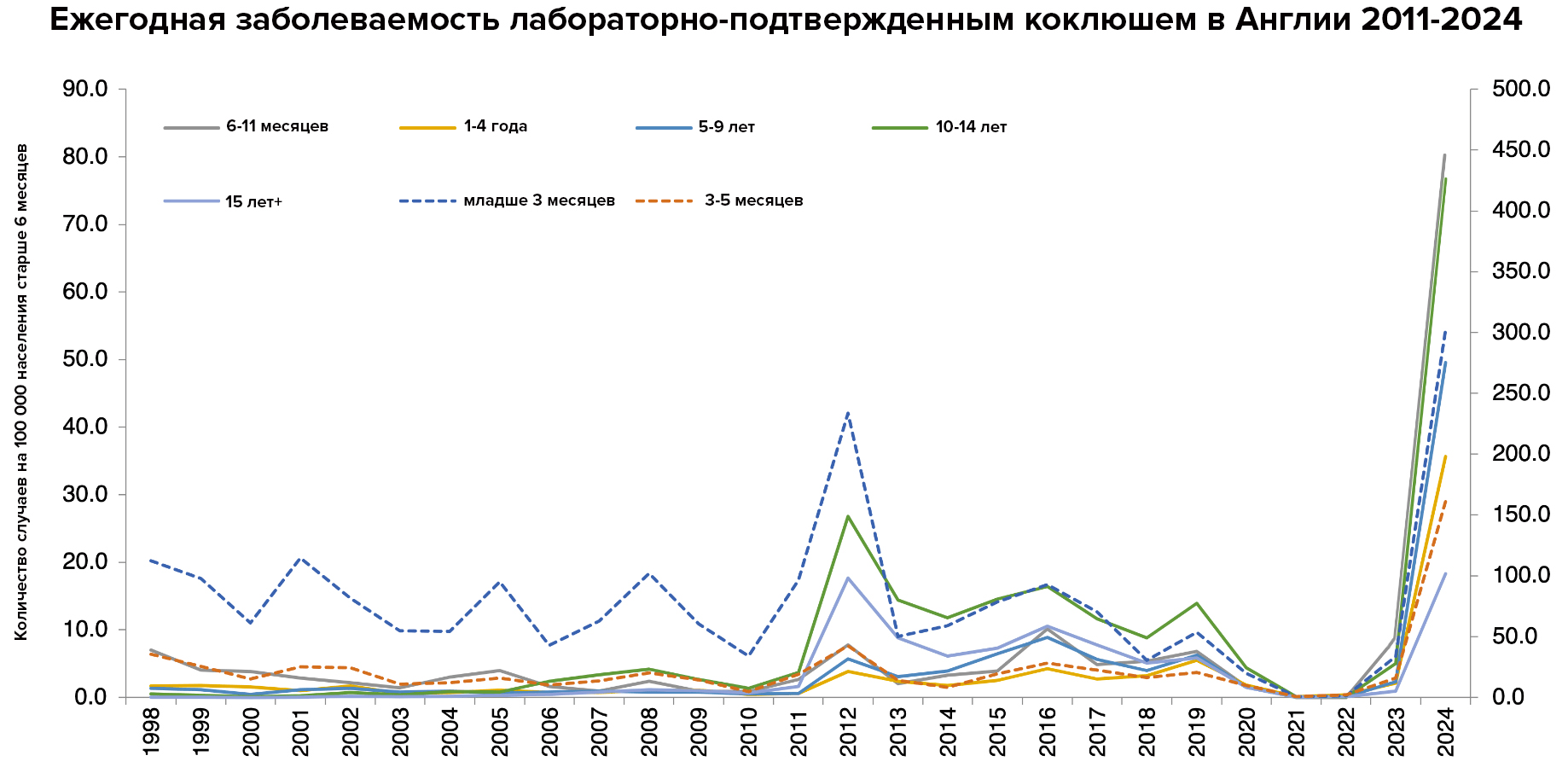
Рисунок 13. Возрастная статистика лабораторно подтвержденных случаев коклюша в Англии 2018–24 годы. Важно понимать, что на данном графике отражены не абсолютные цифры, а количество случаев на долю населения. Если взять общую численность больных коклюшем в 2023 году, то впечатления будут другие: детей в возрасте 0–3 месяца — 433 человека, детей 1–4 лет — 889 человек, подростков и взрослых старше 15 лет — 8856 человек.
график автора статьи по данным UK Health Security Agency
Как выйти из кризиса
Несмотря на рост заболеваемости, отменять бесклеточные вакцины никто не собирается. По крайней мере, до момента появления новой разработки. Пока ее нет, приходится работать с тем, что есть в наличии. Многие эпидемиологи приветствовали бы практику, объединяющую цельноклеточные и бесклеточные вакцины: если хотя бы первой дозой прививали АКДС, защита от заболевания была бы надежнее. Однако это может привести к новой волне отказов от прививок, ведь многие родители боятся реакций на вакцинацию, а не гипотетического риска заражения коклюшем.
По этой причине рекомендации идут другим путем и направлены не на борьбу с возбудителем, а на защиту группы наивысшего риска, в которую входят младенцы. В первую очередь, используют так называемую «стратегию кокона»: защиту окружения с помощью вакцинации беременных в III триместре (предотвращает до 78% случаев коклюша у новорожденных [31]) и бустерных доз бесклеточной вакцины школьникам (в 5–7, а также в 11–12 лет) [29], [32]. К сожалению, в нашей стране ревакцинация перед школой введена только в Москве [33], но сколько детей фактически получают ее, неизвестно (скорее всего, мало, потому что большинство родителей не знают об этой возможности). Есть надежда, что ситуация изменится, когда в России появится собственная бесклеточная вакцина, которая сейчас проходит процедуру регистрации. Впрочем, для этого нужна не только доступная вакцина, но и массовая информационная кампания, чтобы люди знали о такой возможности:
В феврале 2025 года холдинг «Нацимбио» Госкорпорации Ростех объявил о том, что подал документы на регистрацию первой российской комбинированной вакцины против дифтерии, столбняка и коклюша для взрослых — аАКДС-М. Ее клинические исследования проводились на базе 10 российских научных центров при участии 436 добровольцев в возрасте от 18 до 60 лет. Через месяц у большинства участников выработался защитный титр антител к дифтерии, столбняку и коклюшу. Реакций на введение не наблюдалось. Досье на препарат представлено в Минздрав РФ на регистрацию в соответствии с правилами ЕАЭС.
Мы не сомневаемся, что появление этой вакцины позволит повысить в России доступность и качество иммунопрофилактики коклюша у взрослых, поскольку раньше в нашей стране не было отечественного препарата с таким составом. Использовались только иностранные вакцины.
Чтобы воздействовать на общую заболеваемость среди взрослых, в некоторых странах заменяют бустерную дозу дивакцины против дифтерии и столбняка, рекомендованную раз в десять лет, на тривакцину с бесклеточным коклюшным компонентом (аАКДС-М). Это имеет определенный эффект, но тоже не является панацеей:
-
в первый год после вакцинации от заболевания коклюшем защищены до 73% привитых взрослых;
-
через четыре года этот показатель снижается до 34% [31].
Также надо учитывать, что B. pertussis мутирует. В данный момент изменения затрагивают как коклюшный токсин, так и другие антигены, на которые нацелены вакцины. Пока на эффективности иммунизации это не сказывается, но настанет день, когда антигенный состав придется полностью модифицировать.
Несмотря ни на что, бесклеточные вакцины — это большой шаг вперед. Они не идеальны и уступят место более современным препаратам, но их вклад в профилактику коклюша нельзя обесценивать. Они помогли выйти из кризиса, когда реактогенность АКДС чуть не стала причиной возрождения коклюшных эпидемий. Не стоит винить в этом только родителей: болезнь является вероятностным событием, которое пугает меньше, чем высокая вероятность судорог после вакцинации и тревожное ожидание их повторения. Проблема значительно шире: падкие на сенсации журналисты, а также врачи и ученые, делающие выводы только на основании авторитета того или иного исследователя, несут не меньшую ответственность за панику 1970-х годов.
Получается, что на одной чаше весов лежит цельноклеточная АКДС, дающая более эффективную и длительную защиту от коклюша, но при этом вызывающая отеки и судороги, а на другой — бесклеточная АаКДС с довеском из нескольких ревакцинаций, которая защищает хуже, но более безопасна, из-за чего родители охотно ее делают. К сожалению, на сегодняшний день нет вакцины, которая бы всех устраивала, поэтому приходится идти на компромисс и надеяться, что ученым удастся разработать препарат, который удовлетворит и врачей, и родителей.
Литература
- Yan Liang, Abdulbaset M. Salim, Wendy Wu, Paul E. Kilgore. (2016). Chao Yuanfang: Imperial Physician of the Sui Dynasty and an Early Pertussis Observer?. Open Forum Infectious Diseases. 3;
- Харит С.М., Воронина О.Л., Лакоткина Е.А., Черняева Т.В. (2007). Специфическая профилактика коклюша: проблемы и перспективы. Вопросы современной педиатрии. 6, 71–77;
- Бабаева Е.Э. (2017). Об одном лексикографическом мифе: случай coqueluche*. Кафедра французского языкознания филологического факультета МГУ имени М. В. Ломоносова;
- Коклюш. (2022). Специалисты о прививках;
- Таточенко В.К., Озерецковский Н.А. Иммунопрофилактика-2018 Справочник, 13-е издание, расширенное. М.: Боргес, 2018. — 266 с.;
- Michael D Decker, Kathryn M Edwards. (2021). Pertussis (Whooping Cough). The Journal of Infectious Diseases. 224, S310-S320;
- Galassi F.M., Varotto E., Martini M. (2023). The History of Pertussis: from an Ancient Scourge to a Contemporary Health Burden. Journal of Preventive Medicine and Hygiene. 64, 507–511;
- Howson C.P., Howe C.J., Fineberg H.V. Adverse Consequences of Pertussis and Rubella Vaccines. DC: National Academies Press (US), 1991. — 382 p.;
- Коклюш: кашель, который убивает;
- H. S. Banks. (1949). High Flying and Decompression Treatment of Whooping-cough. BMJ. 2, 226–227;
- 12 методов в картинках: иммунологические технологии;
- 12 методов в картинках: полимеразная цепная реакция;
- Басов А.А., Пименова А.C., Цвиркун О.В., Герасимова А.Г., Россошанская Н.В., Бабенко В.Н. (2012). Эпидемический процесс коклюша в Российской Федерации в условиях массовой специфической профилактики. Эпидемиология и вакцинопрофилактика. 4, 23–28;
- Паньков А.С., Денисюк Н.Б., Кайкова О.В. (2015). Эволюция коклюшной инфекции: вопросы профилактики. Медицинский альманах. 5, 129–132;
- Andrew J Shattock, Helen C Johnson, So Yoon Sim, Austin Carter, Philipp Lambach, et. al. (2024). Contribution of vaccination to improved survival and health: modelling 50 years of the Expanded Programme on Immunization. The Lancet. 403, 2307–2316;
- Оффит П. Смертельно опасный выбор. Чем борьба с прививками грозит нам всем. М.: Corpus, 2022. — 368 с.;
- T M Pollock, E Miller, J Lobb. (1984). Severity of whooping cough in England before and after the decline in pertussis immunisation.. Archives of Disease in Childhood. 59, 162–165;
- Пол Оффит: «Смертельно опасный выбор. Чем борьба с прививками грозит нам всем». Рецензия;
- История о том, как простой обыватель пытался разобраться в мифах о коклюшной вакцине;
- G Amirthalingam, S Gupta, H Campbell. (2013). Pertussis immunisation and control in England and Wales, 1957 to 2012: a historical review. Eurosurveillance. 18;
- D Miller, N Madge, J Diamond, J Wadsworth, E Ross. (1993). Pertussis immunisation and serious acute neurological illnesses in children.. BMJ. 307, 1171–1176;
- E. P. Nacharova, S. M. Kharit, A. A. Ruleva. (2021). Convulsive syndrome in the post-vaccination period: is there a connection with the vaccine?. test. 12, 15–20;
- Эпилепсия. (2024). Всемирная Организация Здравоохранения;
- D. V. Blinov. (2022). Epilepsy syndromes: the 2022 ILAE definition and classification. Èpilepsiâ paroksizmalʹnye sostoâ. 14, 101–182;
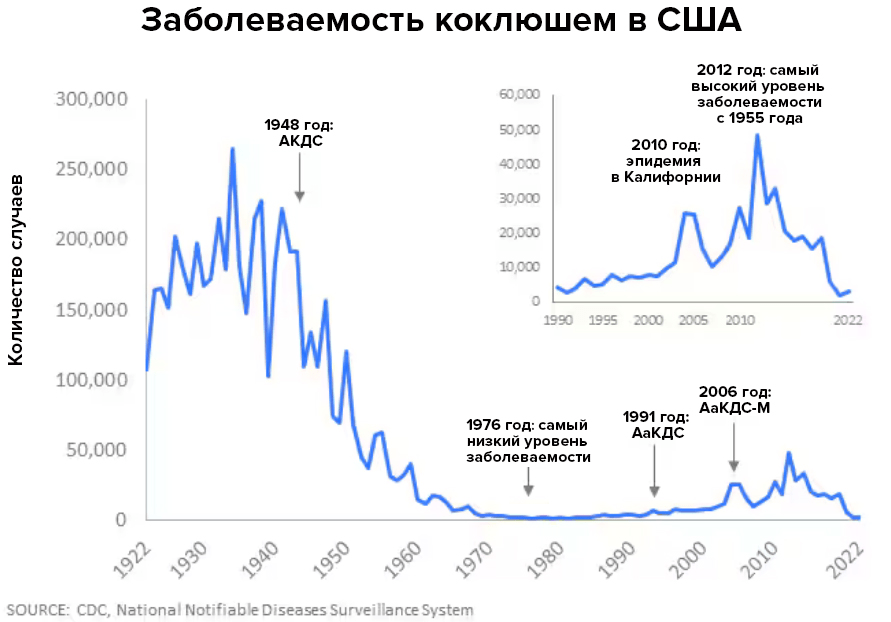
- Pertussis Cases by Year (1922-2022). (2024). U.S. Centers for Disease Control and Prevention;
- Möllborg P. (2016). Sudden infant death syndrome-epidemiology and environmental factors. Prevention is still a challenge.: thesis ... PhD (Medicine) — Göteborg, 2016. — 120 p.;
- Task force on sudden infant death syndrome. (2016). SIDS and Other Sleep-Related Infant Deaths: Updated 2016 Recommendations for a Safe Infant Sleeping Environment. Pediatrics. 138, e20162938;
- Information sheet observed rate of vaccine reactions diphtheria, pertussis, tetanus vaccines. (2014). Всемирная Организация Здравоохранения;
- Бабаченко И.В. (2021). Клинико-эпидемиологическая эволюция коклюша на фоне массовой вакцинопрофилактики. Поликлиника. 1, 57–63;
- Pertussis. Annual Epidemiological Report for 2022. (2024). European Centre for Disease Prevention and Control;
- About Diphtheria, Tetanus, and Pertussis Vaccines. (2022). U.S. Centers for Disease Control and Prevention;
- Diphtheria Vaccine Recommendations. (2024). U.S. Centers for Disease Control and Prevention;
- Вакцинация перед школой: гайд для родителей.
Комментарии
Раньше здесь был блок с комментариями. Но потом сервис Disqus, на котором они работали и за который мы платили, перестал открываться из РФ.
Когда появится возможность, мы вернём комментарии уже на внутреннем движке, а чтобы это произошло быстрее —
Оставьте донат 💚